ACUERDO ACDO.AS2.HCT.260825/225.P.DPTI dictado por el H. Consejo Técnico, en sesión ordinaria de 26 de agosto del presente año, relativo a la aprobación del Programa Institucional del Instituto Mexicano del Seguro Social 2025-2030.
Al margen un sello con el Escudo Nacional, que dice: Gobierno de México.- Instituto Mexicano del Seguro Social.
El H. Consejo Técnico, en su sesión ordinaria celebrada el día 26 de agosto del presente año, dictó el Acuerdo ACDO.AS2.HCT.260825/225.P.DPTI, en los siguientes términos:
"Este Consejo Técnico, con fundamento en lo dispuesto en los artículos 251, fracción IV y XXXVIII, 263 y 264, fracciones XIV y XVII de la Ley del Seguro Social; 5, 57 y 58, fracción II de la Ley Federal de las Entidades Paraestatales; 17, fracción II y 29 de la Ley de Planeación; y 31, fracción XX del Reglamento Interior del Instituto Mexicano del Seguro Social; de conformidad con el planteamiento presentado por el Director General, por conducto de la persona Titular de la Dirección de Planeación para la Transformación Institucional, en términos del oficio número 23, del 19 de agosto de 2025, así como del dictamen del día 22 del mismo mes y año, emitido por la Secretaría de Hacienda y Crédito Público, en el cual se notifica que se cuenta con la aprobación del Programa Institucional del Instituto Mexicano del Seguro Social; Acuerda: Primero.- Aprobar el Programa Institucional del Instituto Mexicano del Seguro Social 2025-2030. Segundo.- Instruir a la persona Titular de la Dirección Jurídica, para que realice los trámites necesarios ante las instancias competentes, a efecto de que sea difundido en el Diario Oficial de la Federación el presente Acuerdo, así como la liga electrónica del sitio web del Instituto Mexicano del Seguro Social, en la que está disponible para consulta la versión íntegra del Programa Institucional del Instituto Mexicano del Seguro Social 2025-2030".
Atentamente.
Ciudad de México, a 26 de agosto de 2025.- Secretario General, Dr. Jorge Gaviño Ambriz.- Rúbrica.
ANEXO 1
PROGRAMA INSTITUCIONAL DEL INSTITUTO MEXICANO DEL SEGURO SOCIAL 2025-2030
Instituto Mexicano del Seguro Social
PROGRAMA INSTITUCIONAL DE ENTIDAD NO SECTORIZADA DERIVADO DEL PLAN NACIONAL DE DESARROLLO 2025-2030
1.- Índice
2. Señalamiento del origen de los recursos del Programa
3. Siglas y acrónimos
4. Fundamento normativo
5. Diagnóstico de la situación actual y visión a largo plazo
6. Objetivos
6.1 Relevancia del objetivo 1. Asegurar la oportunidad en la provisión de servicios médicos y entrega de medicamentos en la población derechohabiente
6.2 Relevancia del objetivo 2. Fortalecer la prevención de enfermedades, riesgos de trabajo y la promoción de la salud en la población derechohabiente
6.3 Relevancia del objetivo 3. Ampliar la cobertura de seguridad social y el acceso equitativo a prestaciones económicas y sociales de la población usuaria
6.4 Relevancia del objetivo 4. Garantizar el acceso a servicios integrales de salud y bienestar para mujeres, primera infancia y grupos en situación de vulnerabilidad
6.5 Relevancia del objetivo 5. Mejorar la calidad en la atención y la eficiencia en el ejercicio de los recursos para el beneficio de la población usuaria
6.6 Vinculación de los objetivos del Programa Institucional del Instituto Mexicano del Seguro Social 2025-2030
7. Estrategias y líneas de acción
8. Indicadores y metas
2. Señalamiento del origen de los recursos del Programa La totalidad de las acciones que se consideran en el Programa, incluyendo aquellas correspondientes a sus objetivos, estrategias y líneas de acción, así como las labores de coordinación interinstitucional para la instrumentación de dichas acciones, el seguimiento, reporte y rendición de cuentas de las mismas, se realizarán con cargo a los recursos aprobados a los ejecutores de gasto participantes en el Programa, en el Decreto de Presupuesto de Egresos de la Federación para el ejercicio respectivo.
3. Siglas y acrónimos
CACU: Cáncer de cuello cervicouterino
CAMA: Cáncer de mama
CECI: Centros de Educación y Cuidado Infantil
CLIMSS: Cursos en Línea del IMSS
CNDH: Comisión Nacional de los Derechos Humanos
DM: Diabetes Mellitus
ECE: Expediente Clínico Electrónico
ECNT: Enfermedades Crónicas No Transmisibles
ELSSA: Entornos Laborales Seguros y Saludables
FINAT: Plataforma Finanzas Armonizadas y Transparentes
GERA: Grupo de Expertos en Resistencia a los Antirretrovirales
GEEL: Grupo de Expertos en Enfermedades Lisosomales
HAS: Hipertensión Arterial Sistémica
IA: Inteligencia Artificial
IMSS: Instituto Mexicano del Seguro Social
INEGI: Instituto Nacional de Estadística y Geografía
LSS: Ley del Seguro Social
OOAD: Órganos de Operación Administrativa Desconcentrada en el IMSS
OCDE: Organización para la Cooperación y el Desarrollo Económicos
ODEIMSS: Órgano Deportivo del Instituto Mexicano del Seguro Social
PHEDS: Plataforma de Hospitalización del Ecosistema Digital en Salud
PIIMSS: Programa Institucional del Instituto Mexicano del Seguro Social
PND: Plan Nacional de Desarrollo
PTH: Personas Trabajadoras del Hogar
PTI: Personas Trabajadoras Independientes
SAI: Sistema de Abasto Institucional
SHCP: Secretaría de Hacienda y Crédito Público
SIMF: Sistema de Información de Medicina Familiar
UMAE: Unidad Médica de Alta Especialidad
UOPSI: Unidad Operativa de Prestaciones Sociales Institucionales
VIH: Virus de Inmunodeficiencia Humana
El Instituto Mexicano del Seguro Social (IMSS) es un organismo descentralizado de la Administración Pública Federal no sectorizado con personalidad jurídica y patrimonio propio, que tiene a su cargo la organización y administración del seguro social, que es el instrumento básico de la Seguridad Social, establecido como un servicio público de carácter nacional, en términos de los artículos 4 y 5, de la Ley del Seguro Social.
El Programa Institucional del Instituto Mexicano del Seguro Social (PIIMSS) 2025-2030 se elabora en el marco del sistema de planeación democrática del desarrollo nacional definido en el artículo 26 de la Constitución Política de los Estados Unidos Mexicanos, y en cumplimiento al artículo 17, fracción II de la Ley de Planeación. El PIIMSS 2025-2030 se constituye como el principal instrumento de planeación estratégica para delinear la política institucional a lo largo de la presente Administración para el cumplimiento de sus obligaciones y coberturas establecidas en la Ley del Seguro Social (LSS).
Aunado a lo anterior, en apego al artículo 1 de la Constitución Política de los Estados Unidos Mexicanos (CPEUM), del cual derivan diversos compromisos nacionales e internacionales en materia de protección a los derechos humanos, se vuelve imperante para el IMSS el sumarse a la importante estrategia de incorporar la perspectiva de género, promover la inclusión y la igualdad, así como prevenir la discriminación y la violencia, tanto en los servicios médicos que presta a sus derechohabientes en todas las etapas de la vida: prenatal, nacimiento, niñez, adolescencia, edad adulta y vejez; como en los trámites y servicios que proporciona.
Asimismo, el IMSS, en apego a los artículos 4 y 123 de la CPEUM, busca garantizar el acceso a la salud y a la seguridad social, reconociéndolos como derechos humanos fundamentales para el bienestar y la calidad de vida de las personas. En ese sentido, el IMSS es el mayor prestador de servicios médicos en México y el mayor organismo público encargado de garantizar la seguridad social a trabajadoras y trabajadores y a sus familias.
En este contexto, la formulación del PIIMSS 2025-2030 considera los cuatro ejes rectores y tres ejes transversales que se establecen en el Plan Nacional de Desarrollo (PND) 2025-2030, los 100 compromisos presidenciales, así como los temas considerados relevantes por la Secretaría de Salud en su calidad de coordinadora del Sistema Nacional de Salud.
Con el propósito de instrumentar acciones en favor de la población no derechohabiente, en la reforma a la LSS de 1973 se faculta al IMSS, en los artículos 214 y 215, a extender su acción a grupos de población en condiciones de pobreza y marginación extremas.
Considerando lo anterior, el PIIMSS 2025-2030 define un conjunto de objetivos y estrategias prioritarias y acciones puntuales que se implementarán en los próximos años. Asimismo, establece los indicadores y metas con los cuales se medirá el logro de los objetivos
planteados. El Instituto Mexicano del Seguro Social será la entidad responsable de coordinar la integración, publicación, ejecución, seguimiento y rendición de cuentas del presente Programa.
5. Diagnóstico de la situación actual y visión a largo plazo A poco más de ocho décadas de su creación, el Instituto Mexicano del Seguro Social (IMSS) se ha constituido como la institución de seguridad social más grande del país y de Latinoamérica, al otorgar atención a la salud y protección social a 63 millones de personas derechohabientes afiliadas y a 10.8 millones de personas sin seguridad social, a través del Programa IMSS-Bienestar.
Los cambios en la vida pública del país a partir de la administración anterior 2018-2024, implicaron un nuevo régimen político y económico, que hizo necesario replantear las políticas públicas con un enfoque centrado en la garantía de derechos, en la recuperación y fortalecimiento de todos los servicios con una perspectiva centrada en las personas y sus necesidades.
Eso significó para el IMSS recuperar y fortalecer todas sus capacidades y poner en marcha diversas estrategias, desde nuevos esquemas de afiliación para un acceso equitativo a la seguridad social; la rehabilitación y ampliación de su infraestructura; la modernización de equipamiento médico; más formación y contratación de profesionales de la salud; la implementación de nuevos protocolos de atención médica; la simplificación y digitalización de trámites y servicios; procesos de fiscalización, recaudación y gasto más eficientes; la recuperación y la ampliación de las prestaciones económicas y sociales; todo esto en un contexto de coordinación y colaboración interinstitucional.
Durante este proceso, el IMSS enfrentó dos grandes coyunturas que le representaron valiosas experiencias, una de ellas fue la atención a la pandemia por COVID-19 y la otra la reconfiguración del sistema de salud que dio origen a una nueva institución del Estado Mexicano: los Servicios de Salud IMSS-BIENESTAR, que aprovechó la experiencia del Instituto en la operación del Programa IMSS-Bienestar (un modelo que surge en 1979 como IMSS-Coplamar para brindar servicios de salud a personas sin seguridad social en zonas marginadas).
Estas experiencias hicieron al Instituto más resiliente y le dejaron valiosas lecciones que se reflejan en el presente diagnóstico y propuestas incorporadas al PIIMSS 2025-2030, entre estas: la importancia de una buena coordinación del Sector Salud; la homologación de los servicios médicos; garantizar acceso oportuno a tratamientos y abasto de medicamentos; la optimización de la capacidad instalada; el fortalecimiento de los procesos de formación y contratación de profesionales de salud, finalmente, garantizar a las personas usuarios la calidad y el buen trato en la provisión de todos los servicios institucionales.
Desafíos institucionales 2025-2030
En el marco del Proyecto de Nación encabezado por la Presidenta Claudia Sheinbaum Pardo, el IMSS mantendrá un papel central y de liderazgo en el cumplimiento de sus objetivos y metas. La experiencia alcanzada en la anterior administración y la fortaleza de ser la institución más grande en provisión de servicios de salud y seguridad social de México, le permitirán enfrentar con éxito los nuevos desafíos y dar continuidad a los cambios profundos que demanda el país. Lo anterior pasa por la alineación del IMSS en torno a varios ejes o principios de acción de cara al 2030: la autocrítica para escuchar y resolver temas complejos como tiempos de espera, buen trato, salud mental y abasto de medicamentos, la ampliación de su infraestructura y capacidades resolutivas, la atención primaria a la salud y el fortalecimiento de la prevención, la apertura a los beneficios de la seguridad social para nuevos esquemas de trabajo, la actualización permanente en uso de tecnologías y digitalización de trámites y servicios, y la construcción de alianzas interinstitucionales para el cumplimiento de compromisos presidenciales.
Un IMSS con "A" para enfrentar los desafíos 2025-2030
Un IMSS con Autocrítica, con una visión renovada que pone en su justa dimensión los logros alcanzados y los retos pendientes desde la perspectiva de las personas usuarias, para construir a partir de este reconocimiento estrategias de mejora continua que prioricen su bienestar a través de una atención oportuna y digna, eliminando rezagos, malas prácticas e ineficiencias en la atención.
Un IMSS con Ampliación de sus capacidades resolutivas. Con el desarrollo de nueva infraestructura; el fortalecimiento de sus modelos de atención médica continua los 365 días del año; áreas más robustas en urgencias en primer nivel de atención; con nuevos modelos más resolutivos de Unidades de Medicina Familiar y; con más formación y captación de profesionales médicos y de enfermería.
Un IMSS con Atención primaria a la salud, cuidado y fortalecimiento en la prevención de enfermedades; el control y seguimiento de enfermedades crónicas, la disminución de factores de riesgo como obesidad, adicciones, mala alimentación e inactividad física. Así como el cuidado de la salud mental y la disminución de riesgos de trabajo.
Un IMSS con Apertura a nuevos esquemas de aseguramiento para proveer acceso a más personas a los beneficios de la seguridad social, principalmente a segmentos de población tradicionalmente excluidos, como las personas trabajadoras independientes, del hogar, eventuales del campo, migrantes connacionales en el extranjero o trabajadores de plataformas digitales.
Un IMSS con Actualización y modernización permanente. Con la implementación al 100% del Expediente Clínico Electrónico, la simplificación, modernización y digitalización de trámites y servicios, y la incorporación de la inteligencia de datos para la toma de decisiones, generación de valor y la planificación de intervenciones con base en evidencia.
Un IMSS con Alianzas estratégicas. En coordinación y colaboración en materia de intercambio de servicios, información; así como en la participación de estrategias transversales como el Programa Salud Casa por Casa para adultos mayores y personas con discapacidad, Vida Saludable, Vive Feliz, la construcción del Sistema Nacional de Cuidados, entre otros programas y compromisos presidenciales.
A través de este marco estratégico de acción, el IMSS continuará consolidando la transformación del Instituto, plasmada en los objetivos, estrategias y líneas de acción del PIIMSS 2025-2030 y contribuirá al cumplimiento del Eje general 2 del PND 2025-2030, denominado "Desarrollo con bienestar y humanismo", que establece que toda la población debe poder cubrir sus necesidades básicas, de tal forma que tengan acceso a educación, salud, vivienda digna y al sistema financiero, para lo cual el Estado tiene la responsabilidad de promover, respetar, proteger y garantizar los derechos sociales, de conformidad con los principios de universalidad, interdependencia, indivisibilidad y progresividad.
De igual forma, en el marco del Proyecto de Nación encabezado por la Presidenta Claudia Sheinbaum Pardo, enmarcado en los 100 Compromisos para el Segundo Piso de la Cuarta Transformación, el IMSS participará en la construcción de una República Sana a través del Programa de cuidados desde los primeros 1,000 días de vida; en la Modernización de hospitales y centros de salud; en el Programa en escuelas, centros de trabajo y espacios públicos para reducir la obesidad, hipertensión y diabetes; así como en la inauguración de 27 unidades médicas del IMSS, IMSS Bienestar e ISSSTE, dentro del cual el IMSS iniciará con la inauguración del Hospital General Regional (HGR) Zaragoza, en la Ciudad de México, siete Hospitales Generales de Zona (HGZ) en Puebla, Puebla; Tuxtla Gutiérrez, Chiapas; Navojoa Sonora; Guanajuato, Guanajuato; Hermosillo, Sonora; Ticul, Yucatán; Tula, Hidalgo; y un Hospital de Gineco Pediatría en Ciudad del Carmen, Campeche.
Además, en coordinación con otras dependencias y entidades participará en la construcción de una República fraterna a través del programa de Atención médica domiciliaria para adultos mayores; de una República educadora, humanista y científica a través de las escuelas como espacios de prevención a la salud; de una República de y para las mujeres a través de la Creación del sistema nacional de cuidados con el Desarrollo Integral de la Familia (DIF); de una República con trabajo y salario justo a través de seguridad social obligatoria para trabajadores de plataformas digitales; de una República rural justa y soberana a través de seguridad social a jornaleros agrícolas y pesca; y de una República democrática, justa, honesta, libre, participativa y responsable a través de la digitalización de trámites y servicios, más grande de la historia.
En esta nueva etapa de la transformación, como lo señala el PND 2025-2030, el país vive un momento clave en su historia: la oportunidad de consolidar un nuevo modelo de desarrollo basado en el Humanismo Mexicano. Ante este escenario; el IMSS asume la tarea de redoblar sus esfuerzos, reencauzar estrategias y refrendar el compromiso de escuchar a la población y poner en el centro de las decisiones, sus necesidades, en particular la de los grupos más vulnerables, de tal manera que se puedan consolidar las condiciones para un desarrollo pleno a través de una atención cercana, digna, resolutiva y oportuna.
Los objetivos, estrategias y líneas de acción contempladas en el PIIMSS 2025-2030 nacen de una evaluación autocrítica de los resultados obtenidos a la luz de las demandas vigentes de la población usuaria. Esto ha llevado a identificar nuevos retos, entre los que destacan: disminuir tiempos de espera en servicios críticos; incrementar la capacidad resolutiva, recuperar las capacidades institucionales, el abasto oportuno de medicamentos, formar y captar más recursos humanos, fortalecer la atención a grupos prioritarios, estrategias de prevención efectiva de enfermedades, brindar mayor acceso a los beneficios de la seguridad social, la simplificación y digitalización de trámites y servicios, elevar el buen trato y calidad en la atención, por último, una gestión más eficiente y transparente de sus recursos.
Problema público 1: Falta de oportunidad en los servicios
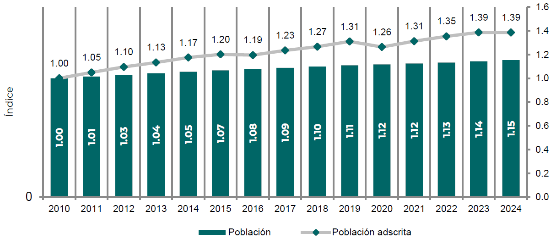
El IMSS enfrenta importantes retos estructurales que comprometen la atención oportuna de sus derechohabientes en servicios críticos como cirugías, consultas de medicina familiar, especialidades y entrega de medicamentos. Al cierre de 2024, la población derechohabiente adscrita a Unidad de Medicina Familiar (UMF) alcanzó 47.3% de la población del país, 62.6 millones de personas. Mientras que en el periodo 2018-2024 la población en el país aumentó 5 puntos porcentuales en relación con su índice base 2010, la población adscrita al IMSS se incrementó en 12 puntos porcentuales (gráfica 1). El aseguramiento en el IMSS crece más que la población. Este crecimiento se ha reflejado en una mayor demanda de servicios, lo que ha presionado la capacidad del Instituto para atender con la oportunidad y calidad deseada a la población.
Gráfica 1. Población nacional y población derechohabiente adscrita, 2010-2024
(índice base 2010)
Fuente: Consejo Nacional de Población (CONAPO) proyección de la población a mitad de año.
Dirección de Incorporación y Recaudación, IMSS.
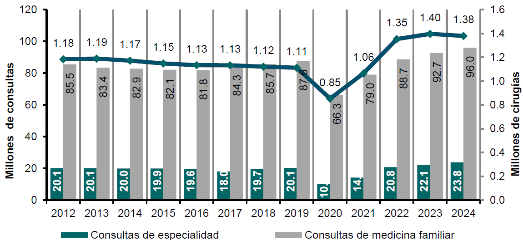
Durante la pandemia por COVID-19, se dio una atención prioritaria a la enfermedad que se reflejó en la reconversión de 19,999 camas en 232 hospitales durante la etapa más crítica en 2021, el redireccionamiento de los trabajadores de salud para la realización de acciones exclusivas relacionadas con esta emergencia sanitaria, y la atención que se brindó a la población, sin distinción de ser o no derechohabientes(1) tuvo efectos importantes en la reducción de la prestación de servicios médicos. En 2020 se registró una reducción del 25% en consultas de medicina familiar; 50% en consultas de especialidad y 23% en cirugías, lo que generó rezagos en cirugías, el incremento de listas de espera, reducción en acciones de detección, control y seguimiento de enfermedades crónicas, gasto de bolsillo e inconformidad con el diferimiento de citas y/o cirugías (gráfica 2).
Si bien es cierto que el Instituto logró con éxito la recuperación de sus servicios con acciones como jornadas extraordinarias de consultas de especialidad y cirugías, detecciones de enfermedades crónico-degenerativas, cáncer de mama y cervicouterino, entre otras medidas; la experiencia adquirida apunta a fortalecer la eficiencia en estos servicios en un contexto de incremento de demanda, saturación y rezagos en algunos servicios.
Gráfica 2. Evolución en la productividad de consultas y cirugías
2012-2024
Fuente: Dirección de Incorporación y Recaudación, Dirección de Prestaciones Médicas, IMSS.
Actualmente la oportunidad en la atención y provisión de servicios médicos es uno de los principales motivos de insatisfacción en las personas derechohabientes. La Encuesta Nacional de Calidad de la Atención del Servicio de Salud del IMSS (ENCAL) 2024, registró un 15% de insatisfacción; la principal causa: tiempos de espera prolongados en diferentes modalidades, como consultas, citas y estudios (34%). Por otra parte, en el Sistema de Atención al Derechohabiente (SIADE) se registraron 717,234 quejas de servicio en el periodo 2009-2024, el 44.6% estuvo relacionado con la demora o negativa en la atención, lo que significa que 319,715 personas derechohabientes tuvieron un evento de cancelación o negación de su servicio y/o este se presentó con falta de oportunidad o demora importante.
Los tiempos de espera prolongados generan implicaciones de diversos tipos, salud y bienestar: los retrasos pueden agravar enfermedades, aumentar el malestar físico y emocional, y afectar la calidad de vida de las personas; sociales: afectan la percepción de calidad y generan frustración; económica: la falta de acceso obliga a que se recurra a servicios privados lo que implica un gasto de bolsillo; administrativas: la carga operativa por rezagos frena otros procesos y provoca costos de oportunidad por la planeación de medidas emergentes.
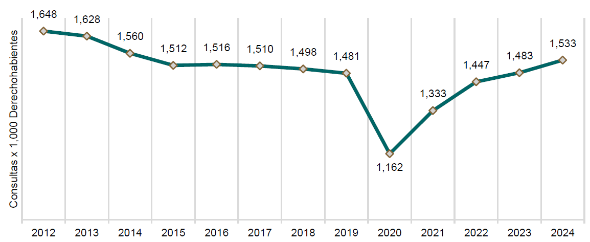
Consulta de medicina familiar. Entre 2012 y 2020, se observó una reducción significativa en el número de consultas de medicina familiar por cada 1,000 derechohabientes, pasando de 1,648 a 1,162, una disminución del 29.5%. Esta tendencia reflejó la presión sobre la capacidad instalada por el impacto de la pandemia por COVID-19. A partir de 2021, el Instituto implementó medidas de recuperación que permitieron alcanzar en 2024, 96 millones de consultas, para llegar a 1,533 consultas por cada 1,000 derechohabientes, la cual, no obstante, es inferior a la observado en 2012 (gráfica 3).
Gráfica 3. Consultas de medicina familiar por cada 1,000 derechohabientes
2012-2024
Fuente: Sistema de Información de Medicina Familiar. Población Derechohabiente en Unidades de Medicina Familiar.
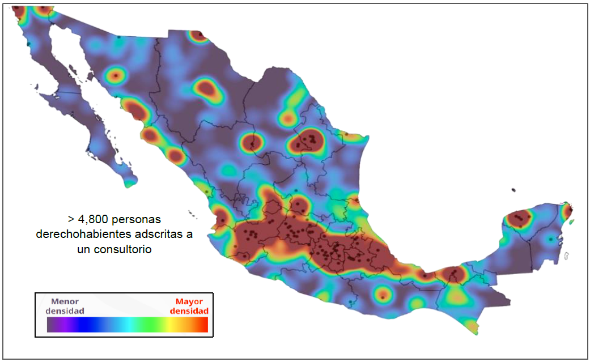
En 2024 se contabilizaron 55.7 millones de personas derechohabientes adscritas a consultorio de medicina familiar. En 2015, la cifra de personas adscritas apenas era de 44.2 millones, lo que significa un crecimiento de 25.7%, es decir, se sumó un cuarto más de la población que se atendía hace casi 10 años. En consecuencia, el IMSS registra 156 unidades de medicina familiar con altos niveles de saturación, más de 4,800 personas derechohabientes adscritas a un solo consultorio, principalmente en las zonas urbanas de las entidades de Baja California, Coahuila, Nuevo León, Estado de México, Veracruz, Puebla, Ciudad de México, Yucatán y Quintana Roo (gráfica 4). Lo que repercute en tiempos de espera prolongados para obtener una cita médica.
Gráfica 4. Densidad de población adscrita a Unidades de Medicina Familiar
2024
Fuente: Dirección de Planeación para la Transformación Institucional.
En este sentido, el PIIMSS 2025-2030 plantea diferentes acciones para incrementar el acceso a la consulta de primer nivel. Actualmente el IMSS tiene en operación el 100% de sus consultorios en turno matutino, el 93% en turno vespertino; pero solamente el 21% opera en sábados y domingos, por lo que una de las acciones es la atención de pacientes en fin de semana a través de la habilitación de las Unidades de Medicina Familiar con mayor sobre adscripción y sobre demanda, para optimizar esta capacidad instalada.
Otra estrategia es la configuración de un nuevo modelo de unidades de primer nivel de atención con mayor capacidad resolutiva ante la creciente demanda de servicios. Estas nuevas unidades, serán construidas en zonas con alta saturación o donde existan brechas de atención importante; entre sus principales características se incluye una amplia cartera de servicios preventivos y de diagnóstico; operación con servicio de Atención Médica Continua (sistema de urgencias médicas las 24 horas los 7 días de la semana); servicios de hemodiálisis; y equipamiento médico como tomógrafos en algunos casos; lo que fortalecerá el primer nivel de atención y tendrá un impacto en la disminución de la saturación de los servicios hospitalarios.
Atención quirúrgica. En el caso de la oportunidad quirúrgica, el problema de listas de espera no es privativo de México, es un problema global, incluso países con mayores recursos para invertir en sus sistemas de salud, aún tienen tiempos de espera prolongados. Entre el grupo de los 17 países de la Organización para la Cooperación y el Desarrollo Económicos (OCDE), por ejemplo, en promedio, el tiempo medio de un reemplazo de rodilla es de 140 días, el de cadera toma 110 días y una cirugía de catarata 95 días(2). La oferta por sí sola no organiza el flujo ni reduce la demanda innecesaria o evitable, esto es, la atención quirúrgica no mejora solo con más camas o quirófanos. Se trata de procesos complejos que, involucran la formación y contratación de personal especializado suficiente, y que exigen estrategias bien diseñadas y decisiones clínicas oportunas para poder impactar en los tiempos de atención.
El IMSS ha hecho un esfuerzo importante para atender la demanda quirúrgica. Tan solo en 2024, el Instituto realizó 1.37 millones de cirugías, recuperando su productividad en un 62% más respecto de 2020, cuando hubo una disminución considerable debido a la pandemia por COVID-19 (solo 855 mil cirugías se hicieron ese año). Por otra parte, un porcentaje considerable de las intervenciones quirúrgicas se derivan de procesos de urgencia, casi 4 de cada 10 (39%), principalmente por traumatismos o fracturas por accidentes, que representaron la segunda causa global de intervención quirúrgica en el IMSS en 2024. Este tipo de atenciones tiene un importante impacto en la saturación de los servicios de urgencia y en la capacidad de programación de cirugía electivas, al presionar los servicios de gestión hospitalaria.
En ese sentido, para dar atención oportuna en los servicios quirúrgicos, el IMSS se ha propuesto maximizar la utilización de su capacidad instalada, incrementar su productividad y atender diferentes problemas como la simplificación de procesos administrativos, la asignación eficiente del personal quirúrgico entre unidades médicas, la reconfiguración de redes de atención hospitalaria, el fortalecimiento de la programación de los servicios quirúrgicos, la gobernanza de las áreas quirúrgicas, el fortalecimiento de la infraestructura, el equipamiento e instrumental quirúrgico y el personal médico y de enfermería especialista necesario.
Consulta de especialidad. El IMSS cuenta con una amplia red de hospitales y unidades de alta especialidad en las que se realizan valoraciones, diagnósticos y tratamientos de diferentes especialidades. La atención se proporciona en 133 Hospitales Generales de Zona, 68 de Subzona y 28 Hospitales Regionales, además de 10 Hospitales monotemáticos, en donde se brindan consultas externas de especialidades, además de los servicios de hospitalización, urgencias y procedimientos quirúrgicos. En el tercer nivel de atención, el IMSS cuenta con 25 Unidades Médicas de Alta Especialidad y 12 unidades complementarias.
En 2024 en estas unidades se realizaron 23.8 millones de consultas de especialidad, un máximo histórico. No obstante, existen áreas de oportunidad importantes, la demora en la atención es el primer motivo de gestiones que realiza la Unidad de Atención a la Derechohabiencia del IMSS ante inconformidades, y dentro de estas gestiones, la segunda causa más requerida es lograr la programación de una cita de consulta externa de especialidades, se atendieron más de 21,968 inconformidades en el primer trimestre de 2025.
Otra área de oportunidad importante está en el uso y gestión de los recursos y en la forma de organizar los servicios. La mayor parte de los recursos de personal de salud se concentra en turnos matutinos, con menor atención en turnos vespertinos, nocturnos y fines de semana. En 2024, el 57% de las consultas de especialidad en el IMSS se brindaron en el turno matutino, 36% en el vespertino y solo 1% se realizaron en fines de semana, por lo que existe infraestructura subutilizada y un espacio para utilizar con mayor eficiencia los recursos y la capacidad instalada.
Por otra parte, una buena gestión de los recursos humanos es uno de los retos estratégicos más importantes, existe un patrón de concentración de profesionales de la salud en zonas urbanas que responde tanto a incentivos profesionales, como de arraigo personal, que dificulta la cobertura en zonas alejadas o semi urbanas, además de una excesiva especialización del personal médico en ciertas áreas, lo que hace que ciertas ramas de especialidad sean de difícil cobertura, haciendo necesario fortalecer la oferta de programas de formación y la generación de incentivos diferenciados para asegurar la contratación y retención de personal de la salud especialista.
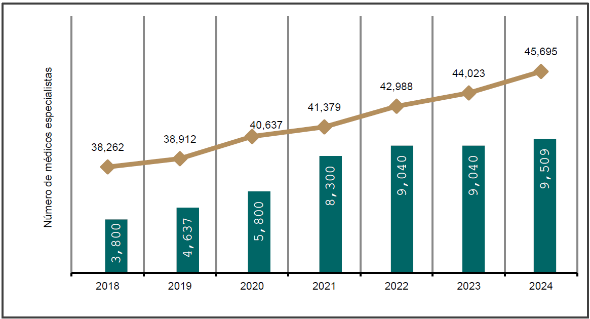
El IMSS ha sentado las bases necesarias para hacer frente a este reto. El Instituto es el principal formador de personal médico especialista del país, la matrícula actual de personal médico residente en las 70 especialidades médicas que forma el Instituto es de 26,964, lo que refleja un importante crecimiento en los últimos años. En 2018 el IMSS contaba con 38,262 médicos especialistas en unidades de segundo y tercer nivel, para 2024 se registraron 45,695 en 82 especialidades, un incremento del 19.4%, por encima del 11.7% de crecimiento en la población derechohabiente adscrita a consultorio (gráfica 5). No obstante, estos avances, la multiplicidad de factores que implica la atención médica de especialidad, llama a fortalecer aún más la formación, contratación y retención de médicos especialistas, sobre todo en las especialidades médicas de alta demanda o de difícil cobertura.
Gráfica 5. Médicos especialistas y oferta de plazas para residencias de especialidad en el IMSS
(2018 - 2024)
Fuente: Dirección de Planeación para la Transformación Institucional.
El PIIMSS 2025-2030 plantea estrategias y acciones para hacer frente a estas problemáticas que apuntan a maximizar la utilización de la capacidad instalada; fortalecer la atención en turnos vespertinos y fines de semana; simplificar y reconfigurar los procesos de atención; entre otras medidas para incrementar la productividad en consultas de medicina familiar, especialidad y cirugías. Una de las principales estrategias que ya se implementa en el Instituto es la 230100 que abarca diferentes acciones en todos los niveles para movilizar recursos y lograr que la totalidad de unidades médicas cuenten con todos los elementos necesarios para lograr brindar el máximo número de servicios a los derechohabientes. Lo que se busca es que cada unidad opere de acuerdo con la capacidad real de servicios que puede brindar y lograr aumentar los niveles de productividad, eficiencia y capacidad resolutiva, priorizando la reducción de listas de espera. Este año la meta es lograr 2 millones de cirugías, 30 millones de consultas de especialidad y 100 millones de consultas de medicina familiar (230100) y estas metas se irán ajustando año con año con el mismo propósito: optimizar la capacidad instalada para operar con eficiencia y reducir los tiempos de espera en estos servicios.
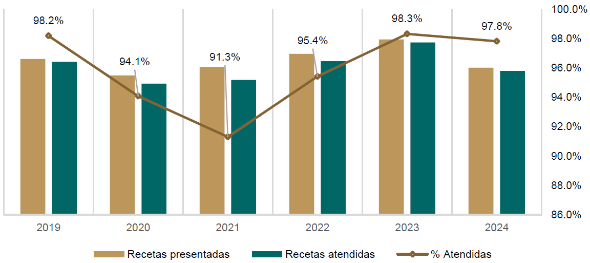
Abasto de medicamentos. Otro aspecto relevante en términos de acceso y oportunidad en el servicio es el surtimiento de medicamentos. Durante los años de mayor severidad por efectos de la pandemia (2020 y 2021) el IMSS enfrentó sus niveles más bajos de surtimiento de recetas, con porcentajes de 94.1% y 91.3%. A partir de 2022 inició una recuperación sostenida que alcanzó su punto más alto en 2023 con un 98.3% de recetas atendidas. En 2024, el surtimiento se mantuvo en niveles óptimos con un 97.8%. No obstante, el volumen de recetas emitidas es tal que un pequeño porcentaje de recetas no surtidas representa un problema real para millones de personas (gráfica 6).
Gráfica 6. Total de Recetas y porcentaje de recetas surtidas en el IMSS
(2019 - 2024)
Fuente: Portal del Sistema de Abasto Institucional SAI/ IMSS.
En 2024 se emitieron 214.5 millones de recetas de medicamentos en el Instituto, el 2.2% fueron negadas o no entregadas al momento, lo que representó un total de 4 millones 681 mil 871 recetas. Esto se ha reflejado históricamente como uno de los principales motivos de quejas e insatisfacción, es la tercera causa de queja por servicios en el IMSS, solo después de trato inadecuado y tiempos de espera; y es la primera causa de solicitud de gestiones por inconformidad. Lo anterior, apunta a la necesidad de llevar a cabo acciones para fortalecer mecanismos adicionales que mejoren la oportunidad en la entrega de medicamentos, como el traspaso entre unidades, surtimiento diferido, entregas programadas u otras alternativas.
En ese sentido, el PIIMSS 2025-2030 incluirá acciones para mejorar la eficiencia en la última milla de entrega de medicamentos, los procesos de sustitución o diferimiento, fortalecer los sistemas de trazabilidad y control interno que permitan identificar fallas específicas en el surtimiento, así como fortalecer la red de almacenes regionales y optimizar los contratos de servicio logístico con niveles de servicio garantizados o plataformas digitales con control de inventarios en tiempo real y seguimiento desde la compra hasta la entrega.
Infraestructura. El problema de rezago, saturación de servicios, falta de oportunidad en la atención, tiene su origen en diferentes causas, una de las más importantes fue el abandono de inversión en infraestructura. El estancamiento y abandono en este rubro en administraciones anteriores (2000-2018) ante un crecimiento sostenido de la población usuaria acrecentó la brecha de oferta institucional y presionó los servicios del IMSS de manera significativa. Entre 2000 y 2018, el indicador de camas por cada mil personas derechohabientes adscritas a Medicina Familiar pasó de 0.96 a 0.68(3).
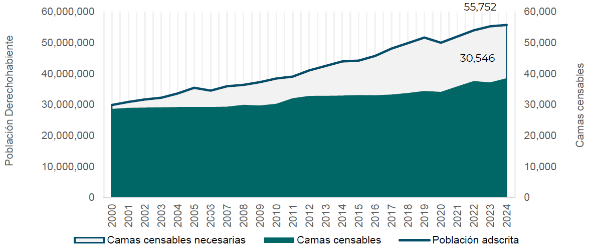
En la administración 2018-2024 se logró revertir esta tendencia a la baja, incluso ante un escenario de crecimiento acelerado de la población derechohabiente, con la construcción y habilitación de 14 unidades hospitalarias que le representaron al Instituto 1,637 camas censables y estrategias como la utilización para atención hospitalaria de la infraestructura de los Centros de Atención Temporal (CAT) para COVID-19, logrando cerrar 2024 con un indicador de 0.69. No obstante, el rezago histórico de administraciones anteriores, hace necesario fortalecer aún más la infraestructura hospitalaria para crecer por encima de la población derechohabiente y cerrar aún más las brechas entre la disponibilidad de recursos y las necesidades de una población.
En este escenario, el Instituto se propuso el programa infraestructura más completo de su historia reciente, con la construcción o habilitación de 33 nuevas unidades hospitalarias en municipios de 24 entidades con mayor rezago. La adición de 4,880 camas censables representa casi tres veces más lo logrado en la administración anterior (gráfica 7). Con estas acciones se fortalecerá la atención en el segundo nivel de atención con un impacto en la disminución en tiempos de espera en consultas de especialidad y en la atención quirúrgica.
Gráfica 7. Camas censables respecto a la Población Adscrita a consultorio UMF
(2000-2024)
Fuente: Dirección de Planeación para la Transformación Institucional.
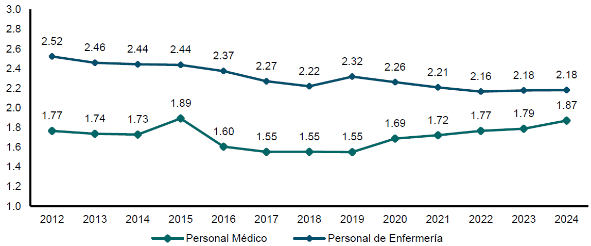
Otra de las causas que han afectado la capacidad de atención del IMSS fue el desbalance entre el crecimiento de la demanda de atención y la cantidad de profesionales de la salud disponibles. Entre 2012 y 2018, la tasa de personal médico pasó de 1.77 a 1.55 y de enfermería de 2.52 a 2.22. En los últimos seis años se ha logrado revertir esta tendencia, fortaleciendo sobre todo los procesos de formación y contratación de personal médico. Es necesario seguir reforzando las estrategias del Instituto, para contar con el personal suficiente para otorgar una atención oportuna y de calidad (gráfica 8).
Gráfica 8. Recursos humanos para la salud por 1,000 personas derechohabientes adscritos a médico familiar
(2012 - 2024)
Fuente: Dirección de Prestaciones Médicas, IMSS.
Para atender estas problemáticas se propone: Objetivo 1: Asegurar la oportunidad en la provisión de servicios médicos y entrega de medicamentos en la población derechohabiente
Indicadores de seguimiento: Indicador 1.1. Tiempo de espera para la realización de cirugías. Indicador 1.2. Porcentaje de avance en la conclusión de los proyectos de construcción de nuevos hospitales (33).
Problema público 2: Cobertura limitada de servicios preventivos y de detección de enfermedades crónicas
El IMSS enfrenta un panorama complejo debido a la creciente prevalencia de enfermedades crónicas y el envejecimiento de la población. En México, las enfermedades crónicas como la diabetes e hipertensión han experimentado un aumento significativo en los últimos años. De acuerdo con información de la Encuesta Nacional de Salud y Nutrición (ENSANUT) 2022, la prevalencia de diabetes en el país aumentó de 14.4% en 2006 a 18.3% en 2022 (14.6 millones de personas), en ese mismo periodo, la prevalencia de diabetes no diagnosticada disminuyó de 7.1 a 5.8%, lo que puede indicar que las acciones de detección de primera vez se han fortalecido; no obstante, los casos detectados sin un diagnóstico previo, siguen siendo altos, lo que significa que 31.7% de las personas con diabetes desconocían su situación.
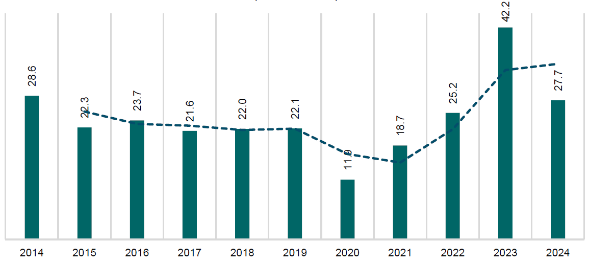
La cobertura de detección alcanzada en el IMSS durante el periodo 2014-2024 muestra una recuperación importante, sobre todo después de 2020, en donde se dejaron de hacer 3 millones de detecciones por la pandemia por COVID-19. En 2020, el IMSS realizó 3.9 millones de detecciones de diabetes mellitus para una cobertura de apenas 11.9% de la población mayor de 20 años y una reducción de 43.6% respecto a 2019, para 2024 la cobertura ya fue de 27.7%, esto significó 10.1 millones de detecciones de diabetes mellitus, pero sigue siendo una cobertura de poco más de 1 de cada 4 personas en riesgo.
Asimismo, en 2024 de acuerdo con el Informe al Ejecutivo Federal y al Congreso de la Unión sobre la situación financiera y los riesgos del Instituto Mexicano del Seguro Social 2024-2025, se registró un incremento respecto a 2023 en el número de pacientes en tratamiento con diagnóstico de diabetes, hipertensión arterial sistémica e insuficiencia renal crónica de 6.8%, 4% y 2.9% respectivamente. En particular la diabetes, con 5.4 millones de pacientes, representó la enfermedad crónica con mayor prevalencia en la población derechohabiente; el segundo motivo de consulta externa de medicina familiar (19 millones de consultas); la segunda causa de muerte, solo detrás de las enfermedades del corazón, siendo el padecimiento más costoso ($39 mil mdp en gasto ambulatorio y hospitalario en 2024), debido a la alta demanda de servicios de consulta externa, especialidades, urgencias y hospitalización para atender complicaciones como ceguera, insuficiencia renal, infarto del miocardio, enfermedad cerebro vascular y amputación de extremidades, entre otras (gráfica 9).
Gráfica 9. Porcentaje de cobertura de detección de primera vez de Diabetes Mellitus
(2014 - 2024)
Fuente: Dirección de Prestaciones Médicas, IMSS. Mide el número de derechohabientes de 20 años y más, con detección de Diabetes mellitus de primera vez respecto de la población de 20 años y más de edad adscritos a médico familiar menos la prevalencia de Diabetes Mellitus especifica por grupo de edad.
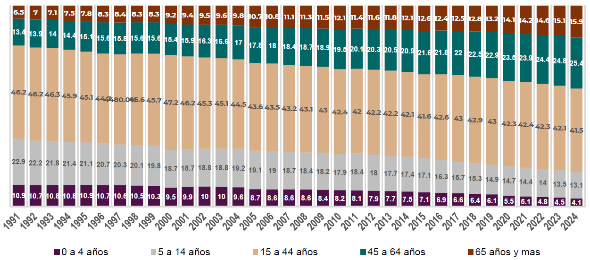
El problema de las enfermedades crónicas se agudizará en el futuro, ya que el país experimenta un proceso de transición de población joven a una más envejecida. Entre 1990 y 2020 casi se duplicó la proporción de la población de 60 años y más, pasando de 6.4% a 12% (15.1 millones de personas); las estimaciones sugieren que esta proporción será mayor a 20% en 2050(4). En el IMSS, la población derechohabiente adscrita (PDA) a Medicina Familiar muestra cada vez más altas proporciones de personas adultas y adultas mayores, con reducción sostenida -en los últimos 30 años- en la proporción de menores de 15 años. En 1994, la población derechohabiente adscrita a Medicina Familiar mayor a 65 años era 7.5%, porcentaje que subió a 15.9% en 2024, más del doble en 30 años (gráfica 10).
Gráfica 10. Población derechohabiente adscrita a medicina familiar por edad
(1991 - 2024)
Fuente: Dirección de Incorporación y Recaudación y Dirección de Prestaciones Médicas, IMSS.
Enfermedades como la diabetes y la hipertensión aumentan con la edad. La prevalencia de diabetes en 2022 fue de 18.3%, pero fue de 37% en personas mayores de 60 años; mientras que la hipertensión afectó a 47.8% de las personas adultas y alcanzó 74.8% en personas mayores a 60 años (ENSANUT 2022). En consecuencia, la consulta de Medicina Familiar y la atención en las unidades hospitalarias se han incrementado de forma exponencial, lo que implica mayor gasto para el Instituto, ya que en la vejez se demandan más prestaciones y también se enfrentan enfermedades más complejas. En resumen, la población ahora vive más años con enfermedades crónicas y por lo tanto requiere más servicios especiales y medicamentos.
En este sentido, la prevención se vuelve fundamental. Se estima que entre 80% y 90% de los padecimientos o enfermedades crónicas no transmisibles se pueden tratar con una adecuada atención preventiva en el primer nivel. Las intervenciones preventivas están dirigidas a evitar la aparición de un problema de salud en la población o a disminuir su incidencia mediante la reducción de factores de riesgo y la promoción de determinantes protectores. Es decir, modificar el estilo de vida de personas con riesgo de diabetes puede reducir su incidencia entre 28% y 59%(5), mientras que 90% de los casos de diabetes mellitus tipo 2 son atribuibles a sobrepeso u obesidad(6), la más prevenible de las condiciones. Asimismo, entre 80% y 90% de cánceres son prevenibles con atención primaria y su pronóstico mejora con el diagnóstico temprano(7).
En 2024, el IMSS realizó 10.1 millones de detecciones de diabetes mellitus (DM) y 20.9 millones para hipertensión arterial sistémica (HAS); mientras que la prevalencia de obesidad en población derechohabiente, por grupo de edad, fue de 6.6% en menores de 5 años, 14.4% en niñas y niños de 5 a 9 años, de 14.1% en adolescentes, 44.8% en mujeres, 37.1% en hombres y 35.5% para personas mayores. Cabe destacar que, el control adecuado de glucosa en ayuno alcanza apenas a 64.4% de las personas en atención de DM; mientras que el control de HAS en Medicina Familiar abarca a 83% de pacientes.
En 2024, se otorgaron 37.9 millones de consultas de Medicina Familiar por estas patologías, equivalente a 39.5% de las consultas anuales (19.5 millones por HAS y 18.4 millones por DM2). En total, fueron atendidas 8.7 millones de personas, 15.6% de la población adscrita a Medicina Familiar, de quienes 3.4 millones corresponden a personas que viven con diabetes y 5.3 millones que viven con hipertensión arterial sistémica.
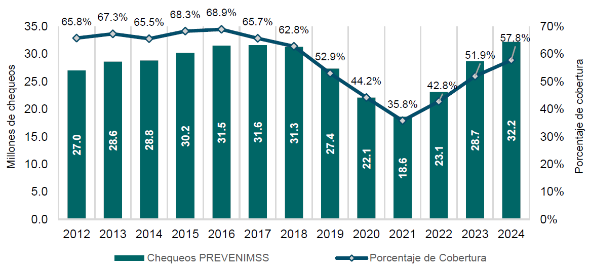
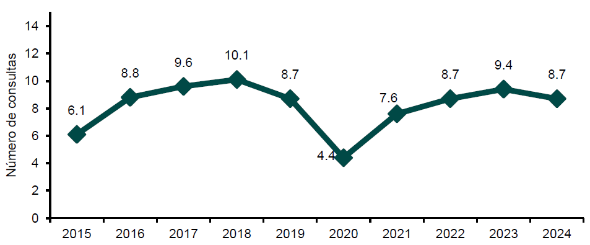
El Instituto ha avanzado para hacer frente a estas enfermedades. En materia de promoción prevención y detección de enfermedades, la estrategia PREVENIMSS fue relanzada y fortalecida en agosto de 2022, tras un periodo complejo por la pandemia por COVID-19, cuando se dejaron de hacer 13.4 millones de chequeos preventivos. El fortalecimiento de la estrategia incluye la incorporación de nuevos componentes como chequeos obligatorios en los tres niveles de atención, un proceso estandarizado para la detección de depresión, ansiedad y trastorno de pánico en personas derechohabientes de 20 años y más edad; así como chequeos en empresas, escuelas, universidades y los Centros de Atención a la Diabetes en el IMSS (CADIMSS), que son módulos con servicio personalizado y multidisciplinario para mejor control. Adicionalmente, se implementó la estrategia NutrIMSS, que identifica a personas en riesgo (con sobrepeso u obesidad) para mejorar su estilo de vida. Con estas acciones, el Instituto logró pasar de 23.1 millones de chequeos en 2022 a 32.2 millones al cierre de 2024 para una cobertura del 57.8% de la población potencial (gráfica 11).
Gráfica 11. Chequeos preventivos PREVENIMSS y Cobertura
(2012 - 2024)
Fuente: Dirección de Prestaciones Médicas, IMSS.
En el marco del PIIMSS 2025-2030 se propone fortalecer las estrategias enfocadas en educación para la salud y así, reducir los riesgos asociados a estas enfermedades, como tabaquismo, el consumo de alcohol, bebidas azucaradas y alimentos ultra procesados, inactividad física, sobrepeso u obesidad y promover buenos hábitos alimenticios como el consumo de agua, alimentos frescos y naturales y aumentar la actividad física desde edades tempranas. Desde la prevención secundaria, es necesario actualizar y fortalecer de manera continua los modelos de atención con un enfoque integral para diagnosticar y tratar enfermedades desde estados muy tempranos.
Otras acciones incluyen la actualización de Protocolos de Atención Integral (PAI) correspondientes a DM con un enfoque integral de prevención, diagnóstico, tratamiento y atención a complicaciones; y en Hipertensión Arterial Sistémica (HAS) para homologar la atención médica y favorecer uso de nuevos fármacos con sustento en evidencia científica. También implica, en el caso de DM, la transición completa a la utilización de pruebas de hemoglobina glucosilada para todos los pacientes, lo que repercutirá en un mejor control de la enfermedad y en retrasar complicaciones asociadas a la misma, garantizar un abasto oportuno de medicamentos e insumos necesarios para su atención y la elaboración de protocolos de investigación clínica para establecer nuevas estrategias de atención.
Otro problema creciente tiene que ver con la salud mental. El 16.7% de los adultos tiene sintomatología depresiva, siendo mayor en adultos mayores (38.3%), con mayor prevalencia depresiva en mujeres (15%) que en hombres (7.3%). Se estima que 3 de cada 10 personas en México presentan un problema de salud mental a lo largo de su vida y que más de 60% de las personas con un problema de salud mental no recibe una atención adecuada. Además, las personas con DM y HAS muestran disminución de su bienestar psicológico (40%) y mayor prevalencia de depresión (13%) y ansiedad (20%)(8).
Durante 2023, el IMSS identificó 121,818 casos de trastornos mentales relacionados al abuso de sustancias. Para abordar estos retos, el Instituto cuenta con 1,544 Unidades de Medicina Familiar, 234 hospitales, 4 psiquiátricos, un Centro Comunitario de Salud Mental en Jalisco, 537 psicólogos y 401 psiquiatras en los 3 niveles de atención. El IMSS incrementará aún más el acceso y mejorar la atención que se brinda en los servicios de salud mental, fortalecerá sus acciones para una atención integral, particularmente el diagnóstico y tratamiento en personas con mayor sintomatología de problemas de salud mental y adicciones, además de planes preventivos contra la conducta suicida, depresión y consumo de sustancias; la profesionalización del personal de atención y la detección y seguimiento de estas conductas en los servicios de urgencia.
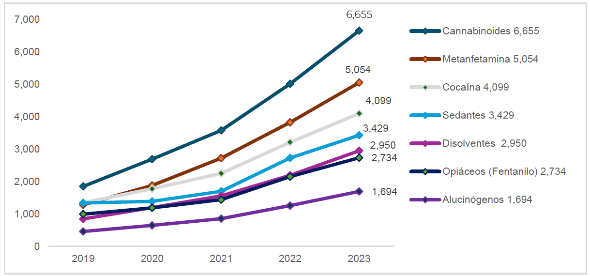
El abuso de sustancias reviste una gravedad creciente, sobre todo por el consumo de nuevas drogas como los fentanilos de fabricación ilícita, que constituyen una amenaza emergente en el ámbito de los opioides. En 2010 solo se registraron a nivel nacional 10 casos de atención por consumo de fentanilo, mientras que en 2023 el registro se elevó a 518, particularmente en los estados del norte del país como Baja California, Sonora, Sinaloa y Chihuahua(9). En el caso del IMSS los casos atendidos por consumo de opiáceos, incluyendo el fentanilo, metanfetaminas, cannabinoides, cocaína, entre otros, se han incrementado 175% desde 2019 (gráfica 12).
Gráfica 12. Personas atendidas por abuso en el consumo de sustancias psicoactivas
(2019 - 2023)
Fuente: Coordinación de Atención a la Salud Mental., Dirección de Prestaciones Médicas, IMSS.
Ante estas problemáticas, en el PIIMSS 2025-2030 se contemplan estrategias como mejorar la promoción a la salud; disminuir efectivamente la presencia de factores de riesgo, como los laborales; asegurar la continuidad, control y seguimiento del tratamiento de pacientes; resolver oportunamente acciones de detección temprana y diagnóstico; así como fortalecer la investigación sobre temas
relacionados con detección, control y tratamiento de enfermedades crónicas no transmisibles y de salud mental.
Por otra parte, desde la perspectiva de la prevención de accidentes y enfermedades de trabajo, el IMSS cubre a la persona asegurada que sufra un riesgo de trabajo con un subsidio equivalente al 100% del salario base de cotización. En 2024 el IMSS registró un incremento 2 millones de certificados que ampararon 18 millones de días subsidiados, un aumento de 8% respecto 2023. Esto tiene importantes repercusiones en la productividad de los centros de trabajo y un gasto para el Instituto de $7,705 millones de pesos, un aumento de 15% en comparación con 2023, explicado por el crecimiento de la derechohabiencia, el aumento en el salario base de cotización, y un aumento en la duración de los periodos de incapacidad que han pasado de 27.4 días a 33.1 días entre 2015 y 2024.
Ante este escenario, desde 2022, el IMSS implementó la estrategia de Entornos Laborales Seguros y Saludables (ELSSA), con la cual se llevan a cabo actividades de asesorías por profesionales en Salud en el Trabajo y Bienestar Social a centros de trabajo. Las asesorías se realizan por personal de salud en el trabajo y de bienestar social. Desde su lanzamiento en mayo de 2022, ELSSA ha tenido un impacto positivo en varios sectores industriales y ha promovido el conocimiento a través de seminarios y congresos internacionales. En 2024 el IMSS registró 610,751 riesgos de trabajo de los cuales 418,514 correspondieron a accidentes de trabajo, 175,357 en trayecto y 16,880 a enfermedades de trabajo.
En este sentido, en alineación con el compromiso 46 de los 100 compromisos del Proyecto de Nación de la Presidenta Claudia Sheinbaum Pardo, que se refiere a implementar programas preventivos en centros de trabajo y otros espacios, la estrategia ELSSA se fortalecerá hacia una versión más robusta, enfocada en chequeos integrales, esquemas de vacunación, acciones de promoción y prevención de enfermedades -como diabetes- y el tamizaje de mujeres trabajadoras para cáncer de mama y cervicouterino; acompañado del diseño y seguimiento de indicadores que permitan evaluar de mejor manera los impactos del programa en los centros de trabajo.
Para atender esta problemática se propone: Objetivo 2. Fortalecer la prevención de enfermedades, riesgos de trabajo y la promoción de la salud en la población derechohabiente.
Indicadores de seguimiento: Indicador 2.1. Esperanza de vida al nacer. Indicador 2.2. Tasa de incidencia de lesiones ocupacionales.
Problema público 3: Brechas en el acceso a la seguridad social
De conformidad con la Ley del Seguro Social (LSS) el IMSS tiene el mandato de proteger a las personas trabajadoras y sus familiares mediante la cobertura y protección que brinda las prestaciones sociales. Por muchos años, se abandonó la protección efectiva de este derecho a sectores completos de la población que no encajaban en los esquemas tradicionales de trabajo.
Desde 2019, el Instituto ha implementado estrategias para saldar la deuda histórica con estos grupos de población mediante nuevos esquemas de incorporación para ampliar la base de personas aseguradas. Se implementaron reformas a la LSS en matera de Personas Trabajadoras del Hogar (PTH) en noviembre de 2022; y Personas Trabajadoras Independientes (PTI) en diciembre de 2023; y actualmente, derivado del compromiso de la Presidenta Claudia Sheinbaum Pardo de otorgar seguridad social a trabajadores de aplicaciones digitales, se trabaja en el programa piloto para dar acceso a este grupo de trabajadores, en el marco de la publicación de las Reglas de Operación del piloto en el Diario Oficial de la Federación el 24 de junio de 2025.
Cabe destacar que, las nuevas modalidades de aseguramiento tienen cada vez más un impacto en la formalización del empleo y en el número de empleos registrados ante el IMSS. En 2024 la tasa de crecimiento anual de una persona trabajadora tradicional fue de 4%, mientras que para las personas trabajadoras del hogar e independientes fue de 60.7%. En el mes de mayo de 2025 la incorporación de PTH y PTI representó 387 mil puestos de empleo con 60 mil y 327 mil personas, respectivamente.
Con este esquema de aseguramiento, las PTH y PTI tienen acceso a los cinco seguros con que cuenta el IMSS: Enfermedades y Maternidad, Riesgos de Trabajo, Invalidez y Vida, Retiro, Cesantía en Edad Avanzada y Vejez, Guarderías y Prestaciones Sociales. En particular, el esquema de PTI también permite que las mexicanas y mexicanos que trabajan y laboran en el extranjero puedan afiliarse al IMSS, aunque no tengan un patrón en México.
No obstante, los avances logrados, subsisten retos estructurales que limitan la cobertura efectiva y de calidad como:
· Brechas entre el empleo formal declarado y el aseguramiento real.
· Subregistro de salarios, especialmente en sectores de alta informalidad.
· Limitada penetración de esquemas de aseguramiento (PTI y PTH).
· Integración interinstitucional para mejorar la fiscalización y verificación cruzada.
Dentro de las principales brechas de rezago en el acceso a la seguridad social, se identifica que las mujeres acaparan las ocupaciones informales y de cuidados con menores tasas de afiliación y registro de menores salarios base de cotización. En el periodo 2019-2024 se registraron avances en este rubro, la participación de la mujer en total de personas trabajadoras aseguradas en el IMSS, pasó de 37.7% (7.6 millones) del total a 40.4% (9 millones). Solamente en 2024, el incremento del empleo formal se atribuye a las mujeres, ya que los puestos de trabajo ocupados por ellas aumentaron en 223,519, mientras que los de los hombres disminuyeron 9,566 puestos. No obstante, es necesario fortalecer aún más las estrategias de incorporación de las mujeres a la seguridad social, ya que su participación es fundamental para el crecimiento económico. La creación de nuevos Centros de Educación y Cuidado Infantil por el IMSS, en el marco del nuevo Sistema Nacional de Cuidados habrá de tener un impacto en la disponibilidad de tiempo para que más mujeres se incorporen al mercado laboral y se reduzca esta brecha de acceso.
Otra brecha existente se da en zonas rurales, en donde la presencia del IMSS es menor, lo que dificulta la incorporación y seguimiento del aseguramiento, principalmente de personas jornaleras, campesinas y comunidades aisladas. En 2024 el Instituto registró un aumento en el número de trabajadores permanentes y eventuales del campo de 22.2% en el periodo 2018-2024, para un total de 481,833 trabajadores, además de 25,822 trabajadores de la modalidad 14, eventuales del campo cañero. El universo potencial de aseguramiento de trabajadores representa un gran reto para el IMSS, la Encuesta Nacional de Ocupación y Empleo (ENOE) en el último trimestre de 2024 registró alrededor de 3 millones de personas subordinadas en actividades primarias.
Por otra parte, el rápido crecimiento en los últimos años de esquemas de trabajo a través de plataformas digitales generó vacíos y poca claridad sobre la relación laboral, lo cual dificultó por muchos años, el acceso a las personas trabajadoras de estas plataformas a los beneficios de la seguridad social como el tener acceso a atención médica, seguro por riesgos de trabajo, incapacidades y pensiones. La aplicación de la reforma en esta materia es una medida fundamental para la formalización de las personas trabajadoras de este sector, la cual garantiza sus derechos laborales. En este rubro el IMSS tiene un papel fundamental al establecer las Reglas de Incorporación para las personas trabajadoras de plataformas.
En el PIIMSS 2025-2030 se establecen acciones para cerrar estas brechas y facilitar el correcto aseguramiento de estos grupos de población, promover su acceso y proteger los derechos laborales y de seguridad social de este creciente sector, sin que pierdan su flexibilidad laboral, garantizando desde el primer momento la cobertura por accidentes de trabajo. Además, se consideran medidas para crear mecanismos sencillos de afiliación, difusión y generación de acuerdos con personas empleadoras del campo y de la economía informal, así como mecanismos legales que permitan garantizar los derechos laborales de estos sectores laborales.
De igual manera, las prestaciones sociales con el objetivo de fomentar la salud y el bienestar integral de las personas derechohabientes y usuarias, así como para aportar al crecimiento social y cultural del país. El Instituto cumple estos objetivos mediante el impulso y desarrollo de actividades deportivas, recreativas, culturales, de capacitación y promoción a la salud, que se llevan a cabo en la infraestructura social del IMSS: 1,282 guarderías, 124 Centros de Seguridad Social (CSS), 38 teatros y 4 Centros Vacacionales (CV). Tan solo en 2024, a través de instalaciones sociales, en el IMSS se recibieron a 823 mil 626 asistentes en los CSS, 1.4 millones en teatros y 742 mil 700 disfrutaron del alojamiento y actividades en los CV, y se atendieron a 187,812 infantes en guarderías.
Al garantizar el acceso a estos espacios en los que se promueven y practican estilos de vida saludable, lo cual impacta en la prevención de enfermedades y contribuye a la elevación general de los niveles de vida de la población. En las 17 Unidades Deportivas del IMSS se cuentan con 619 instalaciones para la práctica deportiva; entre estas, se encuentran 94 instalaciones acuáticas, 78 canchas de fútbol, 70 de básquetbol, 156 gimnasios, 144 canchas de usos múltiples, 8 campos de béisbol, entre otras instalaciones que registran poco más de 8.5 millones de asistencias al año.
Para el IMSS es imperativo reforzar la infraestructura social en favor de las personas derechohabientes y usuarias, particularmente para la atención de grupos en situación de vulnerabilidad. Ejemplo de ellos son los clubes de personas mayores o los Centros de Día en los cuales se ha desarrollado un modelo innovador implementado en el Centro de Atención Social a la Salud de las y los Adultos Mayores (CASSAM, Ciudad de México), donde se otorgan cuidados para personas mayores que presentan pérdida de autonomía física o mental y requieren asistencia para llevar a cabo actividades de la vida diaria, mediante programas de actividad física y acceso a la cultura. De esta forma, el IMSS refuerza su compromiso para mejorar la calidad de vida, promoviendo hábitos saludables y el desarrollo personal y profesional.
En el caso de las prestaciones económicas, como la pensión, el IMSS opera el mayor sistema de pensiones públicas del país y es un actor clave para asegurar el cumplimiento de estrategias fundamentales como la implementación del Fondo de Pensiones para el Bienestar, un mecanismo dirigido a las personas trabajadoras que iniciaron sus cotizaciones a partir del 01 de julio de 1997 y que son beneficiadas con un retiro digno después de cumplir su ciclo laboral. Actualmente se ha garantizado un complemento a su pensión a 3,161 personas trabajadoras, lo que ha significado llevar la tasa de reemplazo promedio de 55% que hubieran obtenido sin la Reforma a 97%, con aproximadamente un complemento promedio de $4,411 pesos mensuales en su pensión. Es importante señalar que el Instituto participa con gestiones administrativas relacionadas con el Fondo de Pensiones para el Bienestar, pero el financiamiento del dicho Fondo no proviene de los ingresos propios del Instituto.
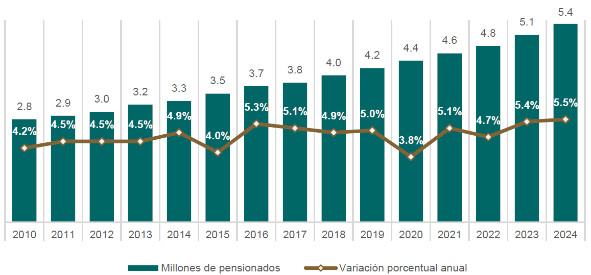
También es importante garantizar la sustentabilidad financiera de los recursos para las pensiones. A diciembre de 2024, se tenían registradas 5 millones 377 mil 238 pensiones, 5.5% más que a diciembre de 2023 (gráfica 13). La evolución en el número de personas pensionadas mantuvo una tasa de aumento promedio anual de 4.8% en el periodo 2010-2024, lo que representa una presión financiera creciente para el Instituto, toda vez que los gastos erogados por los servicios que se les proporcionan son cubiertos por las personas trabajadoras en activo y las aportaciones a cargo del Gobierno Federal.
Gráfica 13. Personas pensionadas y variación porcentual anual
(2010 - 2024)
Fuente: Dirección de Prestaciones Económicas y Sociales, IMSS.
En el PIIMSS 2025-2030, se establecen estrategias para fomentar las prestaciones sociales, de tal manera que más personas derechohabientes y población en general participen en actividades físicas y culturales para mejorar su salud y calidad de vida; así como también acciones para una administración y operación eficiente que garanticen a los pensionados presentes y futuros la disponibilidad de recursos para una pensión digna. Asimismo, acciones para fortalecer los mecanismos de otorgamiento de pensiones, implementar la digitalización de trámites para reducir tiempos de espera y conocer las necesidades de las personas pensionadas, en términos de acciones de bienestar o necesidades de salud.
Para atender esta problemática se propone: Objetivo 3. Ampliar la cobertura de seguridad social y el acceso equitativo a prestaciones económicas y sociales de la población usuaria.
Indicadores de seguimiento: Indicador 3.1. Porcentaje de personas trabajadoras independientes y trabajadoras del hogar aseguradas al IMSS. Indicador 3.2. Cobertura de personas beneficiarias potenciales de prestaciones sociales.
Problema público 4: Condiciones de vulnerabilidad para la mujer, primera infancia y otros grupos
Existen grupos de la población que enfrentan brechas de atención o que requieren, por su condición de vulnerabilidad o riesgo, una atención prioritaria. El objetivo es visibilizar y dar atención diferenciada a estos grupos, de tal manera que, se pueda fortalecer el ejercicio de sus derechos a la salud y bienestar social. El IMSS cuenta con una política institucional para la atención de estos grupos, que son niñas, niños y adolescentes; mujeres embarazadas, personas mayores y personas con discapacidad, a quienes se atiende con enfoque de derechos humanos y perspectiva de género.
En referencia a la atención de la primera infancia, el IMSS implementó los Centros de Referencia Estatal para la Atención del Niño y de la Niña con Cáncer (OncoCREAN), padecimiento que representa la principal causa de muerte en niñas y niños de 5 a 14 años, con una tasa de incidencia de 16 por cada 100,000 personas menores de 18 años (5,200 casos anuales a nivel nacional). Esta estrategia ha facilitado el acceso de niñas y niños con cáncer a los servicios médicos de alta especialidad en lugares cercanos a su lugar de origen, lo que ha permitido la detección y el tratamiento más oportuno, lo que resulta en la disminución de complicaciones y de tasas de mortalidad. Este modelo innovador de referencia oportuna permitió que, en 2024, el 85% de los pacientes tuvieran un diagnóstico en menos de 7 días y que el 83% de los pacientes iniciara alguna modalidad de tratamiento oncológico los primeros 3 días después del diagnóstico definitivo.
En atención a la mujer, la morbimortalidad materna continúa siendo un reto institucional, toda vez que se combinan condicionantes, incluyendo la mayor proporción de embarazos en edades maternas de riesgo, en mujeres que viven con enfermedades crónicas, y con sobrepeso y obesidad. La principal causa de mortalidad materna continúa siendo la hemorragia, que se relaciona con el abuso en el intervencionismo durante el nacimiento. La operación de cesárea representa importantes riesgos para la salud de la madre y de la persona por nacer, satura los servicios quirúrgicos y eleva los costos de atención, por lo que se ha desarrollado el Modelo de Atención Materna Integral del Instituto Mexicano del Seguro Social (AMIIMSS), que promueve un esquema de atención obstétrica innovador y cuyo componente primordial es la promoción del parto vaginal y el acceso a salas de prelabor, donde se brinda acompañamiento continuo por personal de salud y con un familiar.
La promoción del parto vaginal y de la lactancia materna es una prioridad de salud pública, debido a que disminuyen la morbilidad y la mortalidad infantil. El IMSS realiza acciones orientadas a promover la alimentación correcta en todas las edades; además de que protege y favorece la lactancia materna como derecho humano y a la salud, por ser el alimento ideal para el crecimiento y desarrollo de la persona recién nacida y lactante.
La vigilancia prenatal tiene un papel preponderante en la identificación oportuna de factores o complicaciones que ponen en riesgo la salud de la madre y su bebé, por lo que las estrategias y acciones que se proponen van orientadas a iniciar el control prenatal de forma temprana y frecuente para brindar atención integral para cada caso con el objetivo de ofrecer el manejo médico preventivo correspondiente y la referencia a los servicios hospitalarios, lo que coadyuva en la disminución de la morbimortalidad materna y perinatal.
Además, bajo la rectoría del Sector Salud, se trabajará en la estrategia "Los Primeros 1,000 Días", que abarca desde 270 días de embarazo hasta los primeros 730 días de vida de la persona recién nacida, fortaleciendo la atención a infantes y madres desde el control preconcepcional, con consejerías, educación para la salud, tamices para bebés (metabólicos, auditivos, cardiacos, oftalmológicos y otros), vacunación, seguimiento del crecimiento y desarrollo infantil, estado nutricional; así como orientación en salud y crianza respetuosa y amorosa.
Sobre las causas de mortalidad prematura en las mujeres, el cáncer de mama y cervicouterino aún representan un reto, ya que son enfermedades que suelen reducir de manera importante los años de vida saludable. En particular, el tumor maligno de mama es la principal causa de muerte por cáncer entre mujeres mayores de 30 años en el país y es particularmente agresivo para mayores de 60 años, ya que 5 de cada 10 muertes ocurren en este grupo etario (51.3%). En el IMSS en 2023 se registraron 2,489 decesos por cáncer de mama, 11.1% más que en 2022, particularmente entre el grupo de 50 y 69 años, que concentró el 50.3% de los decesos. Para una atención adecuada, el IMSS ofrece servicios relacionados con el diagnóstico y tratamiento de este padecimiento en 10 Clínicas de Cáncer de Mama, 73 Unidades de Medicina Familiar con mastógrafos para tamizaje, 108 Hospitales Generales y 13 Unidades Médicas de Alta Especialidad.
Las mastografías de tamizaje son estudios vitales para detectar oportunamente casos sospechosos e iniciar a tiempo la atención, reduciendo la mortalidad por esta enfermedad. La edad de aparición de este padecimiento es cada vez más frecuente en edades más tempranas, por lo que es importante realizarse estudios periódicos a partir de los 40 años. Si bien la cobertura de estudios de detección se ha recuperado en los últimos años porcentaje sigue siendo insuficiente y aún por debajo de los niveles de 2018 (gráfica 14).
Gráfica 14. Cobertura de mastografía de primera vez en mujeres 40-49 años
(2015 - 2024)
Fuente: Dirección de Prestaciones Médicas, Dirección de Prestaciones Económicas y Sociales, IMSS.
En el IMSS se implementa la estrategia Código Cáncer, que homologa los protocolos de atención de las pacientes con estas enfermedades y que considera indicadores de oportunidad (30 días o menos) y tratamiento (21 días o menos). Desde 2024 y como un reconocimiento a los efectos adversos en la salud física y emocional que el cáncer de mama tiene en las mujeres, el IMSS amplió la cobertura del Seguro de Enfermedades y Maternidad para cubrir la reconstrucción mamaria para las derechohabientes sometidas a mastectomía.
Desde el PIIMSS 2025-2030 se propone fortalecer estas medidas, así como nuevas estrategias y líneas de acción orientadas a la detección temprana, referencia oportuna, innovación en tratamientos médicos y robustecer aún más todas las capacidades del Instituto dedicadas a la atención de estos padecimientos.
Uno de los compromisos relevantes establecidos en el PND 2025-2030 es la construcción del Sistema Nacional de Cuidados, como una de las grandes transformaciones del sexenio orientada a reconocer y redistribuir el trabajo de cuidados entre el Estado, la sociedad y las familias, liberando a las mujeres de esta responsabilidad y estigma social. En ese sentido, se busca garantizar que ninguna niña, joven o mujer vea limitada su autonomía por la falta de apoyos y políticas públicas que reconozcan sus derechos. El cuidado infantil es uno de los principales obstáculos para la participación laboral de las mujeres en México; de acuerdo con un estudio del Banco Mundial, solo 45 de cada 100 mujeres participan en el mercado laboral, contra 75 de cada 100 hombres. Existe además evidencia que sugiere que un mayor acceso y cuidado infantil tiene impacto en el mercado laboral. Se ha estimado que el ingreso per cápita sería 22% más alto si las mujeres participaran al mismo nivel que los hombres(10).
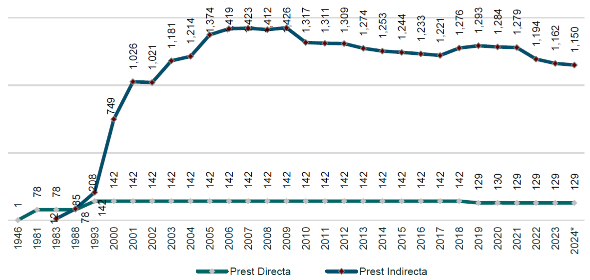
El uso de servicios de cuidado infantil en México es bajo debido a diferentes factores como limitaciones de la oferta, la falta de espacios, la distancia y/o tiempos de traslado y, sobre todo, la alta heterogeneidad en la calidad de los servicios. El IMSS juega un papel fundamental en este proceso de transformación. El Instituto ofrece servicios de cuidado, alimentación y formación durante el horario laboral de madres y padres que trabajan y cuentan con Seguro Social, sin importar su género, para sus hijas e hijos desde los 43 días de vida hasta que cumplen 4 años. La insuficiente cobertura de plazas en las guarderías del IMSS dificulta la incorporación plena de las mujeres a la vida laboral y limita el acceso a los beneficios de formación y desarrollo infantil. Actualmente, el Instituto cuenta con 235 mil 705 lugares en 1,282 guarderías, de las cuales 89.9% son de prestación indirecta, es decir, subrogadas y solo 129 de prestación directa (gráfica 15).
Gráfica 15. Guarderías por prestación directa e indirecta
(1946 - 2024)
Fuente: Dirección de Prestaciones Económicas y Sociales, IMSS.
El servicio de guarderías en el IMSS inició en 1946 mediante el esquema Madres IMSS. En 1983 inició el modelo de prestación indirecta o subrogada, abandonando paulatinamente el modelo de prestación directa de guarderías propias del IMSS. En 2020, la reforma a los Artículos 201 y 205 de la Ley del Seguro Social implicó otorgar el derecho al servicio de Guardería a las personas trabajadoras sin distinción de género, lo que tiene un impacto en la demanda potencial de este servicio. Actualmente la demanda potencial asciende a 1 millón 767 mil 597 niñas y niños en edad de guardería, y con la capacidad actual se tiene una cobertura apenas del 13.3%.
En ese sentido, para cumplir con estas demandas, es necesario fortalecer la capacidad instalada del IMSS en aquellas zonas de crecimiento o que concentran núcleos importantes de personal laborando en sectores intensivos en mano de obra, especialmente mujeres, como la industria maquiladora y de transformación. Asimismo, se debe de ampliar el acceso a este servicio con equidad y sentido de justicia social, incorporando a sectores de empleo tradicionalmente olvidados como el sector agrícola permanente y eventual.
En correspondencia, el PIIMSS 2025-2030 establece como una de las principales estrategias, el fortalecimiento y reconfiguración del modelo de Guarderías IMSS, impulsando la creación de los nuevos Centros de Educación y Cuidado Infantil (CECI) del IMSS, que se enfocarán en poner a niñas y niños al centro de todas las acciones; fomentar la participación de madres, padres y personas cuidadoras capacitadas y con un alto sentido de responsabilidad; reconstruir el tejido social; con un modelo pedagógico innovador y rescatando el modelo de guarderías de prestación directa.
Todas estas acciones buscan fortalecer el ejercicio del derecho a la protección de la salud de las personas que históricamente han sido discriminadas o que por circunstancias sociales experimentaban condiciones desiguales o barreras para el pleno ejercicio de su derecho a la salud y otras garantías individuales, mediante servicios con enfoque de derechos humanos y perspectiva de género.
Para atender esta problemática se propone: Objetivo 4. Garantizar el acceso a servicios integrales de salud y bienestar para mujeres, primera infancia y grupos en situación de vulnerabilidad
Indicadores de seguimiento: Indicador 4.1. Porcentaje de pacientes menores de 18 años con diagnóstico confirmado de cáncer que iniciaron tratamiento en los primeros 3 días; Indicador 4.2. Porcentaje de avance en la implementación de CECI.
Problema público 5: Trámites y servicios complicados y baja calidad en la atención
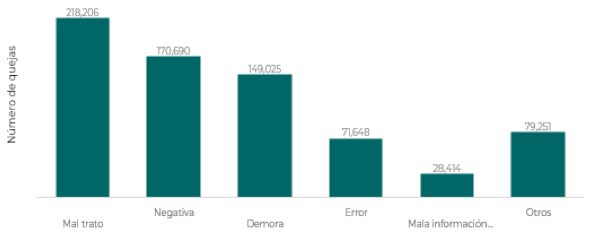
Calidad en la atención. El centro de las acciones del Instituto son las personas usuarias, por lo que la opinión y percepción de los servicios que reciben debe ser escuchadas, valoradas y servir de guía permanente en las estrategias y acciones que se implementen. Este es uno de los rubros con mayores áreas de oportunidad para el Instituto, pues de 2021 a marzo de 2025, la Comisión Nacional de los Derechos Humanos (CNDH) recibió 10,278 quejas relacionadas con los servicios que presta el IMSS. Esto se complementa con las 4,151 quejas de servicio que presentó la población derechohabiente en 2024, 73.8% de ellas por mal trato (3,065).
En el SIADE se registraron 717,234 quejas de servicio en el periodo 2009-2024. La percepción de mal trato en la atención de las personas derechohabientes es la principal causa de queja en el Instituto con el 30.4% de representatividad. Las quejas por mal trato se clasifican según criterios normados en: falta de cortesía, amabilidad y respeto; actitud grosera y hostil; indiferencia, trato brusco y discriminatorio, o violencia verbal o física (gráfica 16)
Gráfica 16. Quejas por tipo de servicio
(2009 - 2024)
Fuente: Unidad de Atención a la Derechohabiencia, Dirección de Operación y Evaluación, IMSS.
Igualmente, la Encuesta Nacional de Calidad de Servicios de Salud (ENCAL) registró que, en promedio, 15% de las personas derechohabientes reporta insatisfacción relacionada con: tiempos de espera (34%), mal trato (21%) y falta de medicamentos (12.2%). En el tema de hospitalización, 23.3% de las y los pacientes que tardaron más de 12 horas en ser ingresadas señalaron la falta de camas disponibles como la principal razón (72%). También se identificaron problemas como la ausencia del médico tratante, la falta de valoración de personal médico especialista y las demoras en estudios de laboratorio. En cuanto al trato brindado, entre las principales causas de la mala experiencia de la persona usuaria se encuentran la falta de atención, las respuestas groseras y la negativa a proporcionar el servicio requerido.
En el caso de los tiempos de espera en Urgencias, 37% de las personas encuestadas los percibe como lentos o muy lentos. Además, 13% de las personas derechohabientes en primer nivel y 25% en segundo y tercer nivel expresaron algún grado de insatisfacción con el tiempo que tardaron en recibir consulta tras su cita programada.
Estas problemáticas resaltan la importancia de revisar la calidad en la interacción entre personal médico y derechohabientes para mejorar la experiencia de atención en el IMSS. El PIIMSS 2025-2030 plantea institucionalizar la cultura de la atención a la población derechohabiente con calidad, oportunidad y buen trato, trabajando de manera coordinada con capacitación y formación del personal, fortaleciendo los protocolos de buen trato y la apertura de más espacios de interacción con las personas derechohabientes y usuarias e incorporando mecanismos de evaluación directa de los usuarios, a través de encuestas y estudios de opinión, de tal manera que se le de voz y peso a la percepción de las personas usuarias y se atiendan sus demandas de manera permanente.
Actualización tecnológica. Otra de las áreas de oportunidad es la simplificación de trámites y procesos para hacer más accesible la gestión de servicios para la población usuaria. En particular la digitalización facilita el acceso a trámites y servicios desde cualquier lugar, lo que incrementó el acceso a personas con problemas de movilidad o que viven en zonas distantes. En el IMSS se ha trabajado desde la administración anterior en acercarse a los ciudadanos. Esto incluye trámites como la obtención de la constancia de vigencia de derechos, consulta de datos personales, medicamentos y resultados de laboratorio, entre otros. Tan solo en 2024 más de 35 millones de consultas y descargas de la constancia de vigencia de derechos se realizaron gracias a la digitalización del trámite, que garantiza atención médica sin necesidad de acudir presencialmente a una unidad del Instituto.
En correspondencia con el compromiso presidencial de emprender la digitalización más grande de la historia, el IMSS fortalecerá sus procesos de digitalización con el objetivo de facilitar y mejorar la experiencia de las personas derechohabientes. Esto aunado la simplificación y reducción de trámites, requisitos y tiempos de resolución, lo cual mejorará la experiencia aprovechando las nuevas tecnologías de la información.
Por otra parte, el IMSS trabaja en la consolidación de un Ecosistema Digital en Salud que permite concretar un único punto de acceso en el que converjan los tres niveles de atención y se unifiquen las funcionalidades y flujos de información de los diferentes aplicativos para apoyar en la atención médica de los pacientes, contribuyendo con ello a mejorar la calidad y cobertura de los servicios en salud otorgados a los derechohabientes, sus beneficiarios y a la población en general.
Por muchos años el IMSS utilizó un expediente no estandarizado y fragmentado en diferentes aplicativos sin que se pudieran comunicar entre ellos. Ahora en el IMSS se trabaja con un Expediente Clínico Integral, con más de 54.1 millones de expedientes de personas, que ofrece una visión integral del paciente, abarcando desde la forma en que los derechohabientes acceden a los servicios médicos hasta el tratamiento y resguardo de su información, el cual incluye la capacidad de acceder a la información médica integrada del paciente desde cualquier nivel de atención de forma histórica en la mayor parte de las unidades médicas del instituto, incluyendo notas de consulta externa de especialidad, hospitalización, urgencias y cirugía, así como recetas, incapacidades y resultados de laboratorios.
En este rubro el PIIMSS 2025-2030 apunta a consolidar la transformación digital del IMSS con tecnología innovadora que se desarrolle alrededor de las necesidades de la población usuaria, de tal manera que, a través de la modernización de los servicios se pueda mejorar la calidad en la atención y eficientar procesos que aseguren una mejor provisión de servicios. En particular se fortalecerá el Expediente Clínico Integral para que se aplique en el 100% de las unidades médicas del Instituto y que permita incorporar el historial completo de los pacientes, mejorando la calidad y facilitando la continuidad en la atención.
Profesionalización y capacitación. El desarrollo y actualización de competencias permite seguir construyendo habilidades, atendiendo la detección de necesidades de capacitación y adiestramiento en todos los ámbitos que se reflejan en una mejor atención. Estas acciones son relevantes en todos los niveles de servicio. Una de las problemáticas en la profesionalización de alto nivel es el bajo desarrollo de una cultura de innovación científica y tecnológica, que permita incorporar los hallazgos de la investigación a la práctica médica.
El IMSS cuenta con una red de Centros de Investigación ubicados en Jalisco, Michoacán, Morelos, Nuevo León y Puebla; además de 36 Unidades de Investigación en diversos estados del país, donde se genera un conocimiento profundo sobre las enfermedades y se realizan pruebas especializadas para incidir en la medicina preventiva, predictiva y terapéutica, y en última instancia en mejorar la atención médica y los resultados en salud. Además, cuenta con 662 investigadores que laboran no solo en las Unidades y Centros de Investigación, sino que también dan servicio a la población.
En el PIIMSS 2025-2030 se establecen estrategias y acciones para impulsar la investigación en diversas enfermedades que tienen un impacto estratégico, en particular de tipo metabólicas, cáncer y renales; así como poner en marcha nuevas Unidades de Investigación enfocadas en Salud Mental, VIH y atención a poblaciones vulnerables.
Eficiencia en el uso de recursos. Garantizar el acceso a la salud a través del IMSS implica dos grandes e importantes retos: ampliar continuamente la base de la población derechohabiente y, a la vez, cuidar permanentemente la sostenibilidad financiera que, en consecuencia, permitirá la existencia del propio Instituto para brindar en los próximos años los servicios de salud y la seguridad social con calidad y calidez óptimas, vigilando al máximo el correcto uso de los recursos financieros, materiales y humanos. Por tanto, mantener el equilibrio ideal entre estas encomiendas genera un círculo virtuoso que mantiene las finanzas sanas para ampliar la seguridad social y viceversa.
En ese sentido atender dichos requerimientos de inversión y actualización de la capacidad instalada para la atención médica son esenciales para satisfacer las necesidades de la población derechohabiente
Además, la inversión en capacidad instalada ha quedado por debajo del ritmo de crecimiento de la población derechohabiente, tanto por la extensión de la cobertura como por la dinámica poblacional de las personas aseguradas, lo que ha creado un déficit en la infraestructura. A lo anterior, se debe sumar la participación del Instituto en el otorgamiento de servicios médicos en programas federales como el Seguro de Estudiantes y el de Jóvenes Construyendo el Futuro, a través de esquemas que implican el financiamiento parcial de su costo por parte del Gobierno Federal.
En ese sentido, el PIIMSS 2025-2030 plantea continuar desarrollando estrategias para la mitigación de riesgos; el análisis y elección de las alternativas más convenientes para la prestación de los servicios; la innovación y mejora continua de los procesos; la gestión eficiente del gasto; el control interno y la planeación; así como estrategias para fortalecer la recaudación. Asimismo, el Instituto buscará fortalecer acciones en materia de transparencia, rendición de cuentas y la mejora continua, a fin de asegurar el derecho a la salud y la
seguridad social de millones de mexicanas y mexicanos.
Para atender esta problemática se propone: Objetivo 5. Mejorar la calidad en el servicio y la eficiencia en el ejercicio de los recursos para el beneficio de la población usuaria.
Indicadores de seguimiento: Indicador 5.1. Satisfacción de las personas usuarias de los servicios del IMSS; 5.2. Porcentaje de avance en la transformación digital.
Visión de largo plazo
El IMSS se proyecta para 2030 como una institución eficiente, moderna, solidaria y transparente, centrada en garantizar el derecho a la salud y a la seguridad social. Bajo los principios del Humanismo Mexicano y en alineación con el Plan Nacional de Desarrollo 2025-2030, con una reducción importante en los tiempos de espera de consultas, cirugías y estudios; con el mayor crecimiento en infraestructura hospitalaria en la historia del Instituto; con nuevas unidades de medicina familiar con servicios más resolutivos; con una infraestructura renovada y moderna que dé un sentido de dignidad y orgullo a la población usuaria; con una cobertura amplia en servicios preventivos con impacto en la contención de enfermedades crónicas; con profesionales de la salud suficientes para enfrentar la demanda creciente de servicios; con una incorporación plena de trabajadores a los nuevos esquemas de aseguramiento; con servicios sociales, culturales, deportivos accesibles, renovados y en plena operación; con nuevos Centros de Educación y Cuidado Infantil (CECI) operando como el eje del nuevo Sistema Nacional de Cuidados; con personal profesional, sensible y empático en el trato con la población usuaria; con recuperación de capacidades propias, disminuyendo costos de subrogación en servicios como hemodiálisis, hemodinamia y mezclas oncológicas; y operando a la vanguardia tecnológica con trámites y servicios simplificados y accesibles para toda la población usuaria.
Para el año 2030, la estrategia 230100 habrá incrementado la productividad en servicios estratégicos como consultas de medicina familiar; de especialidad y cirugías; además se habrá transformado estructuralmente la operación del Instituto con procesos optimizados; la utilización plena de los recursos; con unidades hospitalarias funcionado en todos los turnos con plena capacidad operativa; con médicos especialistas suficientes y; con todas las unidades médicas familiares necesarias operando tiempo completo, todo esto apuntalado por una nueva cultura institucional basada en el buen trato.
En 2030 el IMSS contará con una infraestructura renovada y moderna, con la puesta en operación de 33 nuevos hospitales y nuevas unidades de primer nivel que operarán con una cartera más amplia de servicios; con personal médico altamente especializado; procesos clínicos estandarizados; con equipo médico de vanguardia y la construcción de una red nacional propia de servicios especializados en beneficio de la población derechohabiente y usuaria.
La estrategia de fortalecer el modelo de prevención y control de enfermedades crónico-degenerativas, obesidad y sobrepeso, permitirá al IMSS una detección oportuna retrasando complicaciones y conteniendo la referencia al segundo nivel, a través de una mayor cobertura en la realización de estudios diagnósticos; un mejor control y seguimiento de enfermedades, particularmente en grupos de riesgo como adultos mayores, mujeres y niños, acompañada de una promoción efectiva de hábitos y conductas saludables.
Hacia el año 2030, el IMSS será un referente y pieza fundamental en la implementación del nuevo Sistema Nacional de Cuidados con la puesta de operación de una red nacional propia de nuevos Centros de Educación y Cuidado Infantil que habrá permitido que más mujeres se hayan integrado o permanecido en el mercado laboral, fortaleciendo su participación en sectores estratégicos de la economía y beneficiándose de un modelo formativo y seguro que habrá de garantizar para su hija o hijo un desarrollo físico, cognitivo, emocional y social pleno.
Por su parte, en lo que corresponde a incrementar el acceso a la seguridad social a nuevos esquemas de trabajo, en 2030 el IMSS habrá consolidado la cobertura de sectores tradicionalmente excluidos como personas trabajadoras independientes, del hogar, trabajadores del plataformas digitales y jornaleros agrícolas, con un impacto en la formalización del trabajo en la recaudación y en la sostenibilidad financiera y operativa del Instituto.
En materia de prestaciones sociales y culturales, en 2030 el IMSS consolidará su oferta de servicios con una red ampliada y renovada de Centros de Seguridad Social, unidades deportivas y otros espacios recreativos que funcionarán como centros de identidad y cohesión comunitaria alrededor de actividades que fomenten la salud, el autocuidado, el envejecimiento activo y saludable, la capacitación y la prevención de enfermedades, y el acceso a la cultura como medios para mejorar la calidad de vida de los trabajadores y sus familias. En materia de prestaciones económicas el IMSS operará bajo estándares de eficiencia que habrán de garantizar un pago oportuno y regular de pensiones y del complemento del Fondo de Pensiones para el Bienestar con trámites ágiles, simplificados y con tiempos de resolución efectivos, proporcionado certeza y seguridad económica en la población con derecho a jubilación.
En materia económica y financiera, en 2030 el IMSS operará con un ejercicio responsable y eficiente del gasto, ampliando su sostenibilidad financiera a largo plazo, derivado de una proyección de crecimiento en la tasa del empleo de 2.86% y del cumplimiento de estrategias de mitigación de riesgos como la contención de enfermedades crónico-degenerativas; el aumento en el número de puestos de empleos y la recaudación; la optimización de la capacidad instalada, la elección de las alternativas más convenientes para la prestación de los servicios, la innovación y mejora continua de los procesos.
Finalmente, en un horizonte de veinte años en 2045, el IMSS habrá cimentado su posición como la institución más grande de seguridad social y de servicios de salud, operando de manera integrada un modelo nacional de salud universal, en el que dará servicio a cualquier persona sin importar su afiliación; con redes de atención especializada propias sin necesidad de subrogación de servicios; superado las carencias históricas en número de camas, equipo médico, y personal médico especialista; operando a la vanguardia científica y tecnológica, utilizando modelos predictivos basados en inteligencia artificial y sistemas de inteligencia de datos que optimicen la atención; y con una cultura de atención centrada en la excelencia y el trato digno.
Consideraciones finales
El PIIMSS 2025-2030 mantiene el compromiso del fortalecimiento del derecho a la salud y el bienestar, alineando sus prioridades con los objetivos del Plan Nacional de Desarrollo 2025-2030 y el Programa Sectorial de Salud 2025-2030.
Destaca la ampliación de la base de personas aseguradas, la transformación digital, el fortalecimiento y ampliación de la infraestructura médica, la formación del personal de salud, la oportunidad en los servicios y la prevención mediante la promoción de estilos de vida saludables, como pilares esenciales para mejorar la atención a las personas derechohabientes y usuarias.
Además, prioriza la implementación de procesos para evaluar la satisfacción de las personas usuarias, promover la equidad de género, el buen trato y la transparencia, así como erradicar las malas prácticas y la corrupción.
El diagnóstico actual del IMSS señala los desafíos clave, pero también las bases que se han construido a partir de la experiencia y la fortaleza del Instituto, las cuales seguirán siendo parte fundamental del segundo piso de la Cuarta Transformación.
6. Objetivos
Con el fin de contribuir con el objetivo superior del Plan Nacional de Desarrollo 2025-2030 de lograr el bienestar general de la población, durante la presente Administración, el Instituto Mexicano del Seguro Social (IMSS) centrará sus esfuerzos en alcanzar los siguientes objetivos:
| Objetivos del Programa Institucional del Instituto Mexicano del Seguro Social
2025-2030
|
| Asegurar la oportunidad en la provisión de servicios médicos y entrega de medicamentos en la población derechohabiente. |
| Fortalecer la prevención de enfermedades, riesgos de trabajo y la promoción de la salud en la población derechohabiente. |
| Ampliar la cobertura de seguridad social y el acceso equitativo a prestaciones económicas y sociales de la población usuaria. |
| Garantizar el acceso a servicios integrales de salud y bienestar para mujeres, primera infancia y grupos en situación de vulnerabilidad. |
| Mejorar la calidad en el servicio y la eficiencia en el ejercicio de los recursos para el beneficio de la población usuaria |
6.1 Relevancia del objetivo 1. Asegurar la oportunidad en la provisión de servicios médicos y entrega de medicamentos en la población derechohabiente
Un IMSS con Autocrítica parte del reconocimiento de las demandas vigentes de la población usuaria y de la construcción de soluciones. La reducción de tiempos de espera en servicios relevantes como consultas, cirugías, estudios de diagnóstico y entrega de medicamentos son uno de los principales reclamos de la población usuaria. En el primer trimestre de 2025, el 31.7% de las quejas por servicio recibidas por derechohabientes estuvieron relacionadas con la negativa a la atención o la demora, siendo el segundo y cuarto motivos de deficiencia reportados, concentrándose principalmente en los servicios de consulta, hospitalización y entrega de medicamentos, los cuales concentraron el 31.4% de las quejas. Por otra parte, en ese mismo trimestre se realizaron 260,530 gestiones por el personal de atención a la derechohabiencia, 21.8% más que en mismo periodo del año anterior. Los servicios de farmacia y de consulta externa de especialidad, concentraron el mayor número de esas gestiones con 47,183, mientras que la demora o falta de oportunidad en la atención fue la deficiencia más representativa con el 31.7%.
En línea con el Plan de Trabajo del Sector Salud 2024-2030 para fortalecer la calidad de la atención médica a través de la disminución de los tiempos de espera en los hospitales y clínicas del sector público, el IMSS reafirma su compromiso de garantizar que las personas que requieren consulta de primer nivel o de especialidad, cirugía o medicamentos, puedan recibirlos cuando realmente lo necesiten, sin esperas que agraven su padecimiento, afecten su economía familiar o aumenten su preocupación. Para lograrlo se implementarán acciones clave como: la optimización de los recursos para su aprovechamiento al máximo en beneficio de la población; la ampliación de la capacidad instalada y resolutiva por medio de la construcción de más unidades médicas; la profesionalización del personal de salud para una atención más eficiente y la revisión y fortalecimiento de los procesos internos para garantizar una distribución eficiente y oportuna de medicamentos a la población usuaria. Además, estas acciones se encuentran alineadas con los ejes institucionales de la autocrítica, reconociendo las áreas de oportunidad en los servicios; la ampliación de capacidades, para desarrollar infraestructura y mejorar los servicios; y la atención.
6.2 Relevancia del objetivo 2. Fortalecer la prevención de enfermedades, riesgos de trabajo y la promoción de la salud en la población derechohabiente El reto de consolidar un IMSS con una Atención Primara más resolutiva está alineado a una de las prioridades sectoriales más importantes. El Plan de Trabajo del Sector Salud 2024-2030 considera como una de sus cinco metas la promoción de la salud y la prevención de enfermedades. Para el Instituto la atención a este objetivo representa mitigar uno de los principales riesgos identificados para una operación financieramente sostenible en el mediano plazo, de acuerdo con el Informe al Ejecutivo Federal y al Congreso de la Unión sobre la situación financiera y los riesgos del Instituto Mexicano del Seguro Social 2024-2025.
Las enfermedades crónico-degenerativas han tenido un incremento constante en los últimos años. Esta tendencia se agudizará derivada de la transición que sufre nuestro país, de una población joven a una envejecida. En los últimos 30 años, se ha duplicado la proporción de personas adscritas a medicina familiar con 65 años o más, pasando de 7.5% en 1994 a 15.9% en 2024, lo que tiene un impacto en la atención de enfermedades como diabetes e hipertensión, que aumentan con la edad. Adicionalmente, de acuerdo con el Programa de Administración de Riesgos Financieros que elabora el IMSS anualmente, a diciembre de 2023 el IMSS tenía el registro de más de 5 millones de personas con Diabetes Mellitus y más de 8.1 millones con Hipertensión Arterial Sistémica y se estima que el gasto total para estas enfermedades fue de más de 85 mil millones de pesos.
En ese sentido, es estratégicamente relevante priorizar la atención primaria preventiva y la promoción de la salud para contener el crecimiento de las enfermedades crónicas y retrasar la aparición de complicaciones que tienen un alto costo en la salud y calidad de vida de las personas, así como una presión financiera para el Instituto. Mediante una educación en salud y la concientización de hábitos saludables en alineación con el compromiso presidencial de "República Sana". Para lograr esto, se implementarán acciones enfocadas en la prevención y detección de enfermedades, con énfasis en promover la adopción de hábitos saludables que impacten en la disminución
del sobrepeso, la obesidad, la diabetes mellitus y la hipertensión arterial. Dichas acciones están estrechamente ligadas con el eje de atención enfocado en el cuidado y fortalecimiento de la prevención de enfermedades, así como su control y seguimiento y la disminución de factores de riesgo.
6.3 Relevancia del objetivo 3. Ampliar la cobertura de seguridad social y el acceso equitativo a prestaciones económicas y sociales de la población usuaria Un IMSS con Apertura, pasa por reconocer que, en México, millones de personas aún se encuentran fuera de la protección de la seguridad social, lo que limita su acceso a servicios de salud, pensiones, incapacidades, guarderías y otros derechos fundamentales que fortalecen el bienestar y la equidad social. Esta realidad afecta de forma particular a quienes laboran en condiciones de informalidad, en esquemas de subcontratación no regulados, o en sectores históricamente excluidos como el trabajo doméstico y el trabajo independiente, donde se estima que poco más de 15 millones de personas se dedican a estas actividades.
Por otra parte, de acuerdo con la última medición de pobreza multidimensional de INEGI, en 2024, a nivel nacional, 48.2 % de la población presentó carencia por acceso a seguridad social, 41.5 millones de personas en el ámbito urbano y 21.2 millones en el rural; si bien entre 2022 y 2024, esta carencia disminuyó dos puntos porcentuales, pasando de 50.2% a 48.2% de la población, aún representa uno de los retos más importantes para garantizar un piso mínimo de bienestar. En ese sentido, fortalecer la cobertura de seguridad social mediante esquemas de incorporación más amplios y accesibles es, por tanto, una prioridad para avanzar hacia un país más justo e incluyente. Este objetivo se alinea con el mandato constitucional de garantizar la protección social a toda persona que vive y trabaja en México, además de responder al compromiso del Estado mexicano con los derechos humanos y la justicia social y se encuentran en alineación con la construcción de una República con trabajo y salario justo a través de seguridad social obligatoria para trabajadores de aplicaciones y de una República rural justa y soberana a través de seguridad social a jornaleros agrícolas y pescadores.
En un contexto de responsabilidad institucional y rendición de cuentas, el uso eficiente y transparente de los recursos públicos es indispensable para mantener la sostenibilidad del sistema y fortalecer la confianza de la ciudadanía. Este enfoque no solo amplía el alcance de la seguridad social, sino que también dignifica su acceso, asegurando que más personas puedan ejercer sus derechos sin barreras económicas o administrativas.
Adicionalmente, el acceso equitativo a las prestaciones económicas y sociales del IMSS es fundamental para mejorar la calidad de vida de las personas, fomentar el desarrollo social y proporcionar certeza y seguridad económica. En el Instituto las actividades de esparcimiento deportivo, cultural y recreativo tienen un alto valor y se ha consolidado una oferta amplia en este ámbito. Tan solo en 2024, más de 823 mil personas participaron en actividades de los Centros de Seguridad Social, 1.4 millones asistieron a los teatros del IMSS y 742 mil disfrutaron de los Centros Vacacionales. Por otra parte, las prestaciones económicas son esenciales en momentos de necesidad albrindar apoyo financiero y protección a los trabajadores y sus familias. El IMSS es responsable de más de 5.3 millones de pagos por pensiones, además de garantizar el retiro digno a través del pago complementario de pensión como parte del Fondo de Pensiones para el Bienestar en los casos que lo ameriten.
6.4 Relevancia del objetivo 4. Garantizar el acceso a servicios integrales de salud y bienestar para mujeres, primera infancia y grupos en situación de vulnerabilidad Para el IMSS, el fortalecimiento de los servicios dirigidos al cuidado y desarrollo de la mujer, la primera infancia y otros grupos en situación de vulnerabilidad constituye una prioridad estratégica que responden tanto a su vocación social como a su compromiso con una seguridad social más equitativa e inclusiva.
Las mujeres, especialmente en las etapas de embarazo y puerperio, requieren una atención integral con enfoque de género que garantice la protección de su salud y la de sus hijas e hijos. De igual modo, la primera infancia es una etapa determinante para el desarrollo integral de la persona; el IMSS interviene en este periodo a través de sus guarderías, servicios médicos y de nutrición, contribuyendo así al bienestar presente y futuro de niñas y niños. Este objetivo cobra realce al estar alineado con la construcción de una República de y para las mujeres y con el compromiso de la Creación del Sistema Nacional de Cuidados entre el IMSS y el DIF, que permitirá que más mujeres permanezcan o se integren al mercado laboral, fortaleciendo su participación en sectores estratégicos de la economía, en el empleo formal y con impacto adicional en la formación integral de niñas y niños.
En México, solo 45 de cada 100 mujeres participan en el mercado laboral, contra 75 de cada 100 hombres, por lo que es importante desde el ámbito de las políticas públicas contribuir a reducir los obstáculos de incorporación al mercado laboral que enfrentan las mujeres. Para Claudia Goldin, Premio Nobel de Economía 2023, el papel tradicionalpara las mujeres no está fijado culturalmente, sino que responde a diferentes factores, uno de estos, desde el ámbito de la política pública a la existencia o no de un sistema de cuidados que apoye en parte del tiempo, a la labor de la crianza temprana de las y los hijos.
Por otra parte, la atención a la primera infancia debe abordarse desde una perspectiva de cuidado y desarrollo integral, que incluyan la atención preventiva, médica y de bienestar social. En el caso de la salud, el cáncer infantil es la segunda causa de muerte en la población infantil en el grupo de 5 a 14 años y la primera por enfermedad; se trata de una condición de gran impacto en el núcleo familiar. Hay un problema de acceso oportuno a tratamiento especializado, toda vez que este servicio suele estar focalizado en los grandes centros urbanos, lo que implica costos considerables de traslado para los familiares que además enfrentan el costo de oportunidad de tener que ausentarse de su trabajo. En ese sentido, es de gran relevancia el objetivo de fortalecer las estrategias de atención infantil. Actualmente el IMSS ha logrado una tasa de sobrevida en niñas y niños de hasta el 94% para algunos tipos de leucemias, pero aún hay un margen de mejora que debe atenderse.
Adicionalmente, el Instituto debe asegurar la accesibilidad y pertinencia de sus servicios para personas adultas mayores, personas con discapacidad, población indígena y otros sectores que enfrentan condiciones de desigualdad. El fortalecimiento de los servicios permitirá cerrar brechas de acceso, proteger derechos fundamentales y avanzar hacia un sistema de seguridad social más justo, solidario y centrado en las personas.
En el ámbito económico, el IMSS ha otorgado más de 27 mil licencias a madres y padres con hijas e hijos con cáncer desde 2019, demostrando un enfoque sensible hacia grupos en situación de vulnerabilidad. Además, administra el sistema público de pensiones más grande del país y participa en la operación del Fondo de Pensiones para el Bienestar, que busca garantizar un retiro digno para millones de trabajadoras y trabajadores.
Ante este escenario, el principal desafío es fortalecer y ampliar estas prestaciones para responder a una población cada vez más diversa y envejecida, optimizando los recursos, digitalizando trámites y reforzando la infraestructura social. Esto permitirá garantizar una seguridad social más cercana, oportuna y efectiva, con un enfoque preventivo y centrado en las personas. Las acciones implementadas estarán estrechamente vinculadas con los ejes de ampliación, atención y apertura.
6.5 Relevancia del objetivo 5. Mejorar la calidad en la atención y la eficiencia en el ejercicio de los recursos para el beneficio de la población usuaria Un IMSS con Actualización permanente, innovación tecnológica y mejora continua de los procesos, además de una gestión eficiente del gasto, el control interno y la planeación es parte fundamental de las estrategias para garantizar una operación a largo plazo. En particular, el IMSS apunta a contar con un Expediente Clínico Integral operando en todas sus unidades médicas de los tres niveles de atención. Actualmente dispone de más de 54.1 millones de expedientes de personas, los cuales ofrecen una visión integral del paciente y permite avanzar hacia la interoperabilidad de servicios y facilitar la continuidad en la atención médica. Esta estrategia está alineada con el Plan de Trabajo del Sector Salud 2024-2030, que establece como una de sus metas la modernización del sector y la integración del Expediente Clínico Electrónico a todo el sector, en el que el IMSS juega un papel relevante.
En cuanto al uso eficiente y transparente de los recursos públicos, este es indispensable, en un contexto de responsabilidad institucional y rendición de cuentas, para mantener la sostenibilidad del sistema y fortalecer la confianza de la ciudadanía. Este enfoque no solo amplía el alcance de la seguridad social, sino que también dignifica su acceso, asegurando que más personas puedan ejercer sus derechos sin barreras económicas ni administrativas. En un entorno de creciente demanda de servicios de atención médica derivado de la doble transición, demográfica y epidemiológica, el Instituto, como encargado de la organización y administración del Seguro Social, debe optimizar la asignación de los recursos obtenidos por recaudación de cuotas obrero-patronales, y por las transferencias del Gobierno Federal, mediante el uso eficiente de los mismos, a través de las mejores prácticas que garanticen la prestación de los servicios a la población usuaria, bajo principios de calidad, integridad y transparencia.
Un elemento clave de la administración financiera reciente ha sido el proceso de gestión de riesgos: evaluar, supervisar y administrar los riesgos debe ser el núcleo de la gestión operativa y estratégica del IMSS. Constituye un insumo fundamental para tomar decisiones y emprender acciones con las mejores evidencias disponibles, y así fortalecer las finanzas institucionales, asegurando un eficiente uso y control de los recursos.
La gestión financiera a nivel central se enfoca en la planificación, el control y la toma de decisiones financieras a nivel macro, mientras que la gestión financiera desconcentrada se enfoca en la administración de recursos en unidades operativas o regiones, promoviendo la eficiencia local y la autonomía.
La carencia de información confiable que garantice la transparencia en la gestión, así como la falta de un monitoreo oportuno que detecte desviaciones en el ejercicio de los recursos programados, obliga a implementar una plataforma de análisis para la aplicación de los recursos financieros. Dicha plataforma, con un enfoque de comparación de resultados de productividad y costos, propiciará un ejercicio presupuestario más eficaz y eficiente.
La calidad en el servicio y el buen trato son pilares fundamentales para fortalecer la confianza de la población en el IMSS. En una institución que cubre a más de 62 millones de personas, la experiencia de las personas usuarias en cada punto de contacto, desde la atención médica hasta los trámites administrativos, impacta directamente en la percepción pública. La ENCAL 2024 registra entre las personas que reportan insatisfacción con el servicio, que un 34% está relacionado con tiempos de espera y un 21% con el mal trato. Por otra parte, el 33.8% de las quejas por servicio recibidas por personas derechohabientes en el primer trimestre de 2025, estuvo relacionado con el trato, siendo la primera causa de insatisfacción. En este rubro, las categorías con mayor número de quejas son: el médico con el 39%, la asistente médica con el 18% y el personal de enfermería con el 12%. Por tipo de servicio, la consulta médica, con el 19%, es la que registra más quejas por mal trato, seguida de hospitalización, farmacia, auxiliares de diagnóstico y la atención del personal de vigilancia.
Incrementar la satisfacción de las personas usuarias no solo mejora la relación entre el IMSS y su población derechohabiente, sino que también impulsa una cultura organizacional más empática, profesional y orientada al servicio. Escuchar activamente a las usuarias y los usuarios, reducir tiempos de espera, asegurar atención con dignidad y promover una comunicación clara, son acciones esenciales para avanzar hacia un modelo de salud centrado en las personas. Las acciones implementadas estarán vinculadas a los ejes de actualización y de alianzas.
6.6 Vinculación de los objetivos del Programa Institucional del Instituto Mexicano del Seguro Social 2025-2030 El Instituto Mexicano del Seguro Social (IMSS) centrará sus esfuerzos en el bienestar social de la población, alineado al Plan Nacional de Desarrollo 2025-2030 y los temas relevantes del Sector Salud, a través de los objetivos siguientes:
| Objetivos del Programa Institucional del Instituto Mexicano del Seguro Social 2025-2030 | Objetivos del Plan Nacional de Desarrollo 2025 - 2030 | Estrategias del Plan Nacional de Desarrollo 2025 - 2030 |
| Objetivo 1. Asegurar la oportunidad en la provisión de servicios médicos y entrega de medicamentos en la población derechohabiente. | Objetivo 2.7 | Estrategias 2.7.6, 2.7.7, 2.8.1 |
| Objetivo 2. Fortalecer la prevención de enfermedades, riesgos de trabajo y la promoción de la salud en la población derechohabiente. | Objetivo 2.7, 3.2 | Estrategias 2.7.2, 2.7.5, 3.2.7 |
| Objetivo 3. Ampliar la cobertura de seguridad social y el acceso equitativo a prestaciones económicas y sociales de la población usuaria. | Objetivos 2.7, 3.2, 3.3 | Estrategias 2.7.10, 3.2.1, 3.2.2, 3.2.5, 3.3.2, |
| Objetivo 4. Garantizar el acceso a servicios integrales de salud y bienestar para mujeres, primera infancia y grupos en situación de vulnerabilidad. | Objetivos 2.7, 2.8, T1.1, T1.2 | Estrategias 2.7.3, 2.7.4, 2.7.8, 2.7.9, T1.1.6, T1.2.4, |
Objetivo 5. Mejorar la calidad en el servicio y la eficiencia en el ejercicio de los recursos para el beneficio de la población usuaria. | Objetivos 2.8, T 2.1 | Estrategias 2.8.2, 2.8.3, T2.1.1, T2.1.2, |
Estrategias y líneas de acción En este apartado se enumeran las estrategias y acciones puntuales que se llevarán a cabo durante la presente administración y mediante las cuales se buscará el logro de los objetivos establecidos en el presente Programa.
Objetivo 1. Asegurar la oportunidad en la provisión de servicios médicos y entrega de medicamentos en la población derechohabiente
Estrategia 1.1. Asegurar la prestación oportuna de servicios médicos a la población usuaria a través de la estrategia 230100, optimizando la capacidad instalada del IMSS
| Línea de acción
|
| 1.1.1. Rediseñar los modelos de regionalización de referencia y contrarreferencia para que los usuarios acudan a las unidades médicas con la capacidad de resolver sus necesidades. |
| 1.1.2. Implementar estrategias correctivas que permitan disminuir el Ausentismo No Programado (ANP). |
| 1.1.3. Implementar un programa de acompañamiento directivo del nivel central para resolver retos operativos en los hospitales para el cumplimiento de metas. |
| 1.1.4. Implementar las consultas en turno vespertino y fin de semana para ampliar la atención de especialidad. |
| 1.1.5. Crear un registro único de necesidades de las unidades médicas como herramienta de planeación para el cumplimiento de metas, mediante una plataforma electrónica. |
| 1.1.6. Implementar el sistema nacional de lista de espera de cirugías para mejorar la oportunidad de la atención quirúrgica. |
| 1.1.7. Desarrollar nuevos modelos de incorporación y salida de pacientes en lista de espera mediante criterios de prioridad clínica y social. |
| 1.1.8. Integrar información actualizada de las condiciones de las instalaciones y equipamiento para favorecer a toma de decisiones. |
| 1.1.9. Invertir en equipamiento e instrumental médico prioritario para llevar a cabo los procesos quirúrgicos, diagnósticos y terapéuticos adecuados |
Estrategia 1.2. Fortalecer, conservar y ampliar la infraestructura física y equipo del Instituto, para mejorar la capacidad resolutiva de sus servicios de salud
| Línea de acción
|
| 1.2.1. Ampliar las unidades con servicio de urgencias 24/7 en el primer y segundo nivel, en zonas con alta saturación, para disminuir la brecha de atención. |
| 1.2.2. Celebrar convenios con otras dependencias o entidades del sector salud para fortalecer el intercambio de servicios. |
| 1.2.3. Implementar el programa Hospital Seguro y los Planes Nacionales emitidos por el Sistema Nacional de Emergencias en Salud para fortalecer las acciones de preparación, respuesta y recuperación. |
| 1.2.4. Construir 19 nuevas unidades hospitalarias en zonas con alta necesidad para incrementar la atención oportuna a la población usuaria. |
| 1.2.5. Construir 20 UMF con servicios ampliados para ampliar la capacidad resolutiva en el primer nivel de atención. |
| 1.2.6. Implementar programas permanentes de conservación y rehabilitación para garantizar la funcionalidad y servicio óptimo de las unidades médicas. |
| 1.2.7. Diseñar proyectos constructivos que utilicen estructuras, materiales e insumos resilientes, sustentables y de calidad que garanticen la seguridad de las instalaciones. |
| 1.2.8. Rediseñar los procesos administrativos internos para reducir los tiempos de contratación e inicio de obra. |
| 1.2.9. Evaluar nuevos mecanismos de planeación de infraestructura y equipamiento a partir de la identificación de las necesidades más apremiantes. |
Estrategia 1.3. Fortalecer la formación y gestión de personal médico especialista y de enfermería, para la atención oportuna y adecuada de los servicios de salud
| Línea de acción
|
| 1.3.1. Implementar un sistema de capacitación continua y especializada para el personal médico y de enfermería mediante el análisis y detección de necesidades prioritarias del servicio. |
| 1.3.2. Aumentar la oferta de plazas de residencia médica y otros esquemas de formación a partir del diagnóstico e identificación de necesidades de la población. |
| 1.3.3. Implementar esquemas que estimulen la continuidad y permanencia del personal para una mejor cobertura de plazas vacantes en todo el territorio nacional |
| 1.3.4. Implementar nuevos esquemas de planeación, evaluación y seguimiento de las necesidades de cobertura de las vacantes para disminuir la brecha de atención. |
| 1.3.5. Incrementar las acciones de fortalecimiento de la gestión a través de evaluaciones periódicas de las expectativas y necesidades del personal de salud. |
| 1.3.6. Generar nuevos esquemas de incentivos para promover la permanencia del personal y agilizar la contratación. |
| 1.3.7. Fortalecer el esquema de rotación de médicos residentes para atender las necesidades de cobertura. |
| 1.3.8. Generar un sistema de evaluación y selección, con criterios homologados, de personal clave en procesos quirúrgicos y otros servicios de especialidades para garantizar la calidad de los servicios. |
Estrategia 1.4. Eficientar la cadena de distribución de abasto y surtimiento para garantizar la entrega oportuna de medicamentos
| Línea de acción
|
| 1.4.1. Desarrollar cédulas que permitan identificar la capacidad de almacenamiento en seco, red fría, así como instrumentos de traslado interno para garantizar la existencia de medicamentos y material de curación. |
| 1.4.2. Incentivar el consumo eficiente de medicamentos, insumos terapéuticos y pruebas de diagnóstico, mediante la tipificación y seguimiento de medicamentos por catálogo II, GERA, GEEL, sustituciones terapéuticas, triple optimización. |
| 1.4.3. Fortalecer el sistema de monitoreo de los consumos para garantizar el suministro de medicamentos y material de curación. |
| 1.4.4. Actualizar los lineamientos de compras emergentes en los casos de excepción de compras locales. |
| 1.4.5. Fortalecer los procesos de sustitución terapéutica, traspaso entre unidades y diferimiento para garantizar menos tiempos de espera en recetas incompletas. |
| 1.4.6. Fortalecer la trazabilidad, supervisión y control interno de inventarios en unidades médicas y almacenes para identificar de manera oportuna fallas en el surtimiento. |
| 1.4.7. Robustecer la integración, organización y funcionamiento de la red de almacenes regionales para garantizar el abastecimiento. |
| 1.4.8. Mejorar la planeación de la demanda de medicamentos e insumos para la optimización de las compras atendiendo a las necesidades de las personas usuarias. |
| 1.4.9. Realizar esquemas innovadores de surtimiento y dispensación de medicamentos como centrales de mezclas propias, unidosis, recetas resurtibles y entregas a domicilio, para cubrir la demanda de las necesidades de los usuarios. |
Estrategia 1.5. Revisar, mejorar, sistematizar y estandarizar los procesos a través de los cuales se otorgan los servicios de salud, con un enfoque centrado en las personas usuarias
| Línea de acción
|
| 1.5.1. Fortalecer los mecanismos para la aceptación de medios digitales sin requerir sellos de vigencia en las consultas de medicina familiar. |
| 1.5.2. Homologar criterios de aceptación de citas digitales para disminuir su cancelación y ampliar su uso. |
| 1.5.3. Implementar un sistema de envío de notificaciones vía WhatsApp, SMS o correo electrónico para disminuir cancelaciones y el desaprovechamiento de espacios en la agenda. |
| 1.5.4. Implementar la agenda transversal que permita realizar cualquier cita entre los tres niveles de atención de manera automatizada desde el consultorio médico. |
| 1.5.5. Garantizar que todas las unidades de segundo y tercer nivel abran su agenda para las especialidades que ofertan. |
| 1.5.6. Homologar los procesos de admisión, gestión de camas, programación quirúrgica y servicios de urgencia en instalaciones hospitalarias. |
| 1.5.7. Fortalecer la implementación de la carpeta gerencial en la gestión de unidades médicas para asegurar el cumplimiento de objetivos y metas. |
| 1.5.8. Rediseñar los procesos de solicitud, agendamiento y otorgamiento de citas médicas, incluyendo la referencia y contrarreferencia. |
| 1.5.9. Flexibilizar los criterios de adscripción a las unidades médicas de acuerdo con criterios de oportunidad en la atención. |
| 1.5.10. Implementar los nuevos Protocolos Nacionales de Atención Médica (PRONAM), mediante la difusión y capacitación del personal médico y de enfermería. |
Objetivo 2. Fortalecer la prevención de enfermedades, riesgos de trabajo y la promoción de la salud en la población derechohabiente
Estrategia 2.1 Promover modos de conducta saludable, que procuren el conocimiento y la corresponsabilidad en la adopción de hábitos que favorezcan la salud física en la población usuaria
| Línea de acción
|
| 2.1.1. Realizar campañas educativas sobre hábitos y comportamientos saludables a través de medios audiovisuales, trípticos y medios de comunicación masiva. |
| 2.1.2. Impulsar el uso de la plataforma CLIMSS (Cursos de Línea Masivos del IMSS) con cursos, capacitación, información y recursos que favorezcan el cuidado de la salud. |
| 2.1.3. Fortalecer la participación de personas voluntarias en la promoción de hábitos saludables y su orientación a través de personal del IMSS. |
| 2.1.4. Realizar intervenciones extramuros que favorezcan conductas saludables: salud bucal, visual, alimentación y actividad física, con enfoque en escuelas y centros de trabajo. |
| 2.1.5. Implementar estrategias innovadoras de comunicación para fomentar la alimentación correcta a nivel individual, familiar, escolar y comunitario. |
| 2.1.6. Fortalecer los servicios de nutrición en las unidades de primer nivel para promover buenos hábitos alimentarios. |
| 2.1.7. Ampliar los servicios NutrIMSS para promover y mejorar conductas de autocuidado, alimentación saludable y desarrollo de actividades físicas. |
Estrategia 2.2 Fortalecer el modelo de prevención y control de enfermedades crónico-degenerativas, obesidad y sobrepeso en la población usuaria
| Línea de acción
|
| 2.2.1. Fortalecer la atención a enfermedades crónico-degenerativas (hipertensión, sobrepeso, obesidad y diabetes), a través de la operación, seguimiento y evaluación de resultados de los programas de atención. |
| 2.2.2. Mejorar la cobertura de detección de diabetes mellitus e hipertensión arterial en población derechohabiente de 20 años y más, a través de campañas de difusión y fortalecimiento de las acciones intramuros y extramuros. |
| 2.2.3. Promover la detección oportuna de enfermedades crónico-degenerativas (hipertensión, sobrepeso, obesidad y diabetes) mediante campañas educativas. |
| 2.2.4. Aumentar las mediciones de peso y talla a toda la población usuaria, en particular a grupos de mayor riesgo, mediante el fortalecimiento de los módulos de enfermería en donde se realizan los chequeos PREVENIMSS. |
| 2.2.5. Promover la identificación de poblaciones en riesgo (diabetes, hipertensión arterial sistémica, cáncer de mama y próstata) para focalizar acciones en individuos que comparten condiciones similares. |
| 2.2.6. Mejorar la cobertura de detección de diabetes mellitus e hipertensión arterial en población derechohabiente de 20 años y más, mediante el aseguramiento del insumo, capacitación, promoción de las acciones y adecuado registro. |
| 2.2.7. Aumentar la cobertura de la cartera de servicios PrevenIMSS para fortalecer la atención preventiva. |
| 2.2.8. Realizar estudios e investigaciones sobre obesidad, diabetes y otras que fortalezcan las políticas institucionales de atención a estos padecimientos. |
| 2.2.9. Ampliar la implementación de pruebas de hemoglobina glucosilada para mejorar el control y seguimiento de la población con diabetes. |
| 2.2.10. Fortalecer la presencia de Módulos DiabetIMSS para una atención integral a pacientes con diabetes que permita mejorar su autocuidado y control metabólico. |
Estrategia 2.3. Ampliar las acciones de promoción de conductas saludables en materia sexual y reproductiva de la población usuaria, especialmente en la población adolescente
| Línea de acción
|
| 2.3.1. Realizar campañas de vacunación, diagnóstico y tratamiento de enfermedades transmisibles en toda la población para promover la prevención detección y tratamiento oportuno de enfermedades a través de campañas de vacunación, diagnóstico y tratamiento de enfermedades de transmisión sexual en toda la población. |
| 2.3.2. Fomentar la lactancia materna a través de acciones que contribuyan a incrementar la duración y el apego. |
| 2.3.3. Brindar atención focalizada a través de la promoción de acciones para prevenir el embarazo adolescente. |
| 2.3.4. Garantizar abasto y oferta de métodos anticonceptivos e insumos para la prevención del VIH y otras ITS. |
| 2.3.5. Asegurar la detección, diagnóstico y tratamiento oportuno de VIH, e ITS, con énfasis en poblaciones clave y en situación de desigualdad y vulnerabilidad. |
| 2.3.6. Fomentar el embarazo saludable, un parto y puerperio seguros en toda la población. |
| 2.3.7. Fortalecer los servicios de los Módulos de Apoyo a la Prestación de Servicios de Planificación Familiar. |
| 2.3.8. Implementar jornadas de Salud Reproductiva a lo largo del año para otorgamiento de métodos anticonceptivos. |
Estrategia 2.4. Promover la salud mental y la prevención de adicciones en la población usuaria de los servicios de salud
| Línea de acción
|
| 2.4.1. Incrementar la participación en acciones de promoción de la salud mental y prevención de adicciones, así como en estrategias de comunicación en medios tradicionales y digitales. |
| 2.4.2. Habilitar áreas y Módulos de Salud Mental en unidades médicas de primero y segundo nivel para incrementar el acceso a los servicios de salud mental y prevención o tratamiento de adicciones. |
| 2.4.3. Consolidar el servicio de orientación telefónica en salud mental, a través del incremento de personal especializado y horarios de atención. |
| 2.4.4. Fortalecer el tamizaje de problemas de salud mental y por consumo de sustancias en personas con factores de riesgo, a través aplicaciones en línea y de manera presencial. |
| 2.4.5. Generar intervenciones psicoeducativas a la población en riesgo, para prevenir el consumo de sustancias y reducir las adicciones. |
| 2.4.6. Desarrollar protocolos de investigación clínica y poblacional para incrementar el conocimiento sobre el consumo de sustancias. |
| 2.4.7. Implementar protocolos y lineamientos en los tres niveles de atención para fortalecer los servicios de salud para la prevención y atención de las adicciones. |
| 2.4.8. Ampliar la infraestructura y recursos en salud para promover la detección temprana e intervención oportuna en casos de salud mental y problemas de adicciones. |
Estrategia 2.5. Prevenir la exposición a factores de riesgo en las empresas, para reducir accidentes y enfermedades generadas por el trabajo
| Línea de acción
|
| 2.5.1. Consolidar la estrategia ELSSA (Entornos Laborales Seguros y Saludables) en sus componentes y medición de su impacto en la salud, seguridad en el trabajo y bienestar. |
| 2.5.2. Dictaminar oportunamente los riesgos y enfermedades de trabajo para impulsar el pronto retorno a las actividades laborales. |
| 2.5.3 Incorporar elementos curriculares basados en la operación de salud en el trabajo para fortalecer la formación de especialistas en medicina del trabajo y ambiental. |
| 2.5.4. Generar un Plan Anual de prevención de accidentes de trabajo para promover la reducción de lesiones ocupacionales. |
| 2.5.5. Fomentar el uso de los laboratorios de salud en el trabajo del Programa Nacional de Vigilancia Toxicológica. |
Objetivo 3. Ampliar la cobertura de seguridad social y el acceso equitativo a prestaciones económicas y sociales de la población usuaria Estrategia 3.1 Promover y fortalecer los esquemas de incorporación del IMSS, para que cada vez más personas cuenten con seguridad social
| Línea de acción
|
| 3.1.1. Fortalecer los procesos de afiliación, recaudación, cobro y fiscalización de los ingresos para contribuir a la sostenibilidad financiera. |
| 3.1.2. Diseñar campañas de difusión a público objetivo para concientizar sobre la importancia y beneficios de la seguridad social que otorga el IMSS. |
| 3.1.3. Simplificar los procesos de inscripción y difundirlos en medios digitales, para fomentar la incorporación a esquemas voluntarios del IMSS. |
| 3.1.4. Establecer puntos de servicio en donde se brinde asesoría sobre los esquemas de seguridad social para brindar atención a grupos en situación de vulnerabilidad. |
| 3.1.5. Promover el incremento de población asegurada con datos afiliatorios consistentes, mediante campañas de actualización de datos. |
| 3.1.6. Fortalecer la cobertura de seguridad social a sectores tradicionalmente excluidos como personas trabajadoras independientes, del hogar, de plataformas digitales, migrantes mexicanos en el extranjero y jornaleros agrícolas. |
| 3.1.7. Fomentar la formalidad de las empresas a través de la consolidación de la coordinación entre instituciones. |
Estrategia 3.2. Fortalecer las actividades deportivas y culturales, a fin de contribuir al desarrollo integral de las personas
| Línea de acción
|
| 3.2.1. Desarrollar el Programa de Atención Social en Salud (PASS) para promover hábitos saludables. |
| 3.2.2. Fortalecer el Plan Anual de Gestión Cultural para impulsar la inclusión social. |
| 3.2.3 Reforzar el Programa Nacional de Activación Física para la Salud para incrementar la participación en actividades físicas y recreativas. |
| 3.2.4. Impulsar las actividades deportivas, a través de los Juegos Deportivos Nacionales Institucionales para beneficio de los trabajadores del IMSS. |
| 3.2.5. Impulsar promociones, descuentos y otras medidas para toda la población a fin de ofrecer una política accesible para el uso de instalaciones recreativas y deportivas. |
| 3.2.6. Fortalecer los vínculos interinstitucionales y con la iniciativa privada para impulsar el deporte social y de alta competencia. |
| 3.2.7. Realizar encuestas de satisfacción de los usuarios para mejorar la oferta social, cultural, deportiva y recreativa. |
Estrategia 3.3. Garantizar el pago regular de pensiones, complemento del Fondo de Pensiones para el Bienestar, y préstamos para promover la seguridad económica de la población del IMSS pensionada
| Línea de acción
|
| 3.3.1. Optimizar la integración, contratación y control de las rentas vitalicias y seguros de sobrevivencia para gestionar con eficiencia las prestaciones económicas. |
| 3.3.2. Difundir campañas informativas para concientizar a la población sobre el proceso para acceder a pensiones, subsidios y otras prestaciones económicas. |
| 3.3.3. Prevenir el otorgamiento de pensiones atípicas mediante acciones de supervisión y seguimiento. |
| 3.3.4. Fortalecer la atención oportuna a trámites con propensión a extenderse para prevenir la pérdida o interrupción de la cobertura de servicios médicos y beneficios económicos. |
| 3.3.5. Garantizar el pago oportuno del complemento del Fondo de Pensiones para el Bienestar para fomentar la seguridad económica de la población pensionada. |
| 3.3.6. Firmar convenios de colaboración con entidades financieras para mejorar las condiciones en el otorgamiento de préstamos a la población pensionada, como parte de la estrategia "Tu préstamo fácil y seguro". |
| 3.3.7. Simplificar trámites y procesos a través de la revisión, actualización y evaluación de la normativa vigente y promover su actualización oportuna. |
| 3.3.8. Capacitar de manera continua al personal de atención para mejorar la experiencia de los pensionados y promover el buen trato. |
| 3.3.9. Realizar encuestas de satisfacción de los derechohabientes en materia de trámites de pensiones y subsidios para promover mejoras en los procesos. |
| 3.3.10. Fortalecer los servicios digitales para el acceso a trámites, servicios e información en materia de pensiones y prestaciones económicas a fin de agilizar la atención a las personas derechohabientes. |
Estrategia 3.4. Evaluar y reforzar las capacidades operativas de Tiendas, Centros Vacacionales y Servicios Funerarios para incrementar su rentabilidad y garantizar un servicio de calidad a la población usuaria
| Línea de acción
|
| 3.4.1. Racionalizar el Sistema Nacional de Tiendas IMSS para asegurar la disponibilidad de mercancías a precios competitivos mediante la racionalización del Sistema Nacional de Tiendas IMSS. |
| 3.4.2. Evaluar un cambio en el modelo operativo y organizacional para fortalecer la operación comercial de las Tiendas IMSS y mejorar sus resultados. |
| 3.4.3. Fortalecer los medios tecnológicos de acceso a la población en general para hacer reservaciones y pagos en los Centros Vacacionales del IMSS. |
| 3.4.4. Especializar y profesionalizar la comercialización de los Centros Vacacionales diversificando y difundiendo la oferta de servicios vacacionales a través de convenios con prestadores de servicios turísticos y otras entidades con un enfoque social. |
| 3.4.5. Fortalecer las estrategias de un turismo inclusivo con énfasis en personas mayores y otros grupos prioritarios. |
| 3.4.6. Mantener en buen estado la red de Centros Vacacionales del IMSS para brindar un servicio de calidad a las personas usuarias. |
| 3.4.7. Fortalecer la operación y cobertura de la red de servicios funerarios en el país, manteniendo en buen estado la capacidad instalada. |
Objetivo 4. Garantizar el acceso a servicios integrales de salud y bienestar para mujeres, primera infancia y grupos en situación de vulnerabilidad
Estrategia 4.1. Coadyuvar en la consolidación del Sistema Nacional de Cuidados a través de la implementación de los Centros de Educación y Cuidado Infantil (CECI) para contribuir a una redistribución equitativa de los trabajos de cuidados
| Línea de acción
|
| 4.1.1 Construir nuevos Centros de Educación y Cuidado Infantil de prestación directa, por medio del trabajo colaborativo con estados y municipios para ampliar el acceso y oferta de servicios de cuidado para la primera infancia. |
| 4.1.2 Reforzar los esquemas de vacunación, alimentación saludable, cuidado sensible y desarrollo psicopedagógico integral en los centros de cuidado. |
| 4.1.3 Dar seguimiento a la implementación del nuevo modelo de formación y desarrollo infantil mediante la aplicación de la Evaluación del Desarrollo de las Niñas y los Niños (EDN). |
| 4.1.4 Capacitar permanentemente al personal en el nuevo Modelo de Educación y Cuidados Infantiles (MECI) para garantizar la correcta implementación de las estrategias pedagógicas y fomentar la mejora continua en las prácticas educativas. |
| 4.1.5 Fortalecer los espacios de participación, principalmente a través del Consejo de Padres para evaluar el desempeño de los Centros de Cuidado. |
| 4.1.6 Evaluar la percepción de la calidad de los servicios de los Centros de Cuidado a través de la Encuesta Nacional de Calidad de la Atención del Servicio de Salud (ENCAL). |
| 4.1.7 Garantizar el acceso equitativo al cuidado y educación infantil mediante el fortalecimiento de la atención en comunidades rurales y agrícolas dispersas. |
Estrategia 4.2 Fortalecer las acciones de detección, seguimiento y tratamiento oportuno de cáncer de mama y cervicouterino, para disminuir la tasa de mortalidad en mujeres
| Línea de acción
|
| 4.2.1. Fortalecer la vigilancia, monitoreo, análisis y toma de decisiones en prevención y detección del cáncer con la construcción de un modelo gerencial en salud pública, a través del Observatorio PrevenIMSS. |
| 4.2.2. Captar a la población derechohabiente que no acude a las unidades de primer nivel de atención a realizarse las acciones preventivas y de detección del cáncer, a través de la consolidación de PrevenIMSS en hospitales. |
| 4.2.3. Fortalecer la captación de población susceptible de acciones preventivas, a través de la implementación de jornadas, campañas y acciones de fomento del autocuidado y educación participativa en materia de prevención y detección del cáncer. |
| 4.2.4. Fortalecer el tamizaje de cáncer de mama con mastografía en mujeres de 40 a 69 años con el posicionamiento de la estrategia CAMA, así como el tamizaje de cáncer cervicouterino en mujeres de 25 a 64 años con el posicionamiento de la estrategia CACU. |
| 4.2.5. Fortalecer la vacunación contra serotipos de VPH asociados a cáncer del cuello uterino en niñas de 10 a 16 años y mujeres CIS y hombres TRANS de 11 a 49 años que viven con VIH. |
| 4.2.6. Brindar tratamientos de calidad a las pacientes con cáncer de mama mediante el fortalecimiento de los servicios de radioterapia. |
| 4.2.7. Fortalecer la atención oncológica mediante la formación y contratación de médicas, médicos y personal de enfermería especializado en oncología. |
| 4.2.8. Fortalecer la atención integral de cáncer de mama mediante la consolidación de la red nacional de atención integral a través de clínicas de mama y unidades médicas de segundo y tercer nivel. |
| 4.2.9. Poner en marcha una red nacional de Centrales de Mezclas para asegurar la calidad, seguridad y oportunidad de los medicamentos que se administran a los pacientes con cáncer. |
| 4.2.10. Implementar tratamientos de vanguardia en favor de la mujer, mediante el fomento a la investigación e innovación en la atención del cáncer de mama y cervicouterino para generar evidencia. |
Estrategia 4.3. Ampliar las acciones integrales de protección de la salud a niñas, niños y adolescentes con cáncer y otras afectaciones de alto riesgo para su salud
| Línea de acción
|
| 4.3.1. Fortalecer la red de Centros de Referencia Estatal para la Atención de los Niños, Niñas y Adolescentes con Cáncer (OncoCREAN) para incrementar su cobertura y brindar un servicio oportuno y con mayor accesibilidad. |
| 4.3.2. Fortalecer la detección, confirmación diagnóstica y tratamiento de cáncer infantil con oportunidad y calidad. |
| 4.3.3. Asegurar el equipamiento de alta tecnología y los insumos para garantizar la disponibilidad de los estudios de laboratorio y gabinete. |
| 4.3.4. Fortalecer la cobertura de personal médico especializado en todo el territorio nacional para una atención profesional y de calidad a las niñas, niños y adolescentes con cáncer. |
| 4.3.5. Desarrollar campañas de difusión y concientización sobre la importancia de la identificación de signos de sospecha o riesgo de cáncer en niñas, niños y adolescentes. |
| 4.3.6. Facilitar la Licencia Laboral para padres y madres de Niños con Cáncer para que puedan acompañarlos en los momentos de tratamiento, hospitalización o recuperación. |
| 4.3.7. Mejorar las herramientas tecnológicas de registro, control y seguimiento de tratamiento de pacientes oncológicos pediátricos. |
| 4.3.8. Fortalecer las acciones de detección, control y seguimiento en niñas, niños y adolescentes con sobrepeso, obesidad y casos de desnutrición infantil. |
| 4.3.9. Impulsar acciones extramuros de orientación nutricional y detección de sobrepeso y obesidad en entornos escolares. |
| 4.3.10. Fortalecer los servicios PediatrIMSS para otorgar atención pediátrica integral y acompañamiento en el desarrollo de la niña y el niño sano. |
Estrategia 4.4. Prevenir, detectar y atender casos de violencia a, niñas, niños, adolescentes y mujeres para contribuir a una vida libre de violencia
| Línea de acción
|
| 4.4.1. Despliegue del modelo del espacio seguro de Escucha, Contención y Orientación (ECO) en centros de trabajo para la atención especializada de las personas trabajadoras, que refieran vivir alguna situación de violencia en el ámbito laboral, familiar o social. |
| 4.4.2. Implementar talleres, actividades de sensibilización y capacitación para fomentar la prevención de la violencia, promoviendo la denuncia y el apoyo a las víctimas. |
| 4.4.3. Difundir, sensibilizar y capacitar en el marco del Protocolo para la prevención, atención y eliminación de la violencia y el acoso en el mundo del Trabajo del IMSS. |
| 4.4.4. Implementar a nivel nacional la Norma Mexicana NMX-R-025-SCFI-2015 en Igualdad Laboral y No Discriminación, mediante su difusión, sensibilización y capacitación al personal institucional. |
| 4.4.5. Dar seguimiento en la atención médica, psicológica y referencia de los casos detectados de mujeres mayores de 15 años que sufren algún tipo de violencia. |
| 4.4.6. Capacitar permanente al personal de salud para dar seguimiento en la atención médica, psicológica y notificación de los casos positivos de casos de abuso infantil en niñas y niños de 0 a 9 años. |
| 4.4.7. Implementar espacios en unidades médicas y escuelas para reforzar la atención de violencia en adolescentes y dar seguimiento a la atención médica y psicológica. |
| 4.4.8. Implementar protocolos de detección de casos probables de maltrato infantil en las guarderías del IMSS. |
Estrategia 4.5 Promover acciones educativas y servicios de salud integrales para la atención materno infantil, desde la etapa pregestacional, embarazo, parto y etapa neonatal
| Línea de acción
|
| 4.5.1. Otorgar atención médica a las niñas y adolescentes dentro de una perspectiva de género; con enfoque preconcepcional a la consulta que se otorgue en mujeres en edad fértil, previo consentimiento. |
| 4.5.2. Implementar tamizajes de riesgo obstétrico y perinatal, con un enfoque humanizado, intercultural y seguro. |
| 4.5.3. Implementar acciones para la erradicación de la discriminación, estigmatización y violencia obstétrica, así como, el maltrato a la persona recién nacida. |
| 4.5.4. Incrementar la valoración por parte de los equipos de salud de las unidades médicas de personas en edad fértil, recién nacidas y menores de 1,000 días con necesidad de atención. |
| 4.5.5. Impulsar el crecimiento y desarrollo adecuado de los infantes mediante la promoción de la lactancia materna exclusiva hasta los seis meses. |
Estrategia 4.6. Procurar entornos saludables en comunidades alejadas o con servicios públicos escasos para mejorar la vida de la población
| Línea de acción
|
| 4.6.1. Fortalecer la identificación y derivación oportuna de personas con necesidades de atención médica en zonas rurales y de difícil acceso, mediante personas voluntarias comunitarias que serán orientadas por personal del IMSS. |
| 4.6.2. Promover entornos saludables y prevenir riesgos a la salud en regiones con servicios limitados, mediante acción comunitaria y participación individual y colectiva. |
| 4.6.3. Fortalecer la cobertura de atención en zonas rurales a través de la consolidación de la incorporación del programa IMSS- Bienestar al régimen ordinario del IMSS. |
| 4.6.4. Impulsar la corresponsabilidad individual, familiar y comunitaria en materia de salud para fortalecer el cuidado de la salud y la prevención de enfermedades |
| 4.6.5. Promover la participación de los miembros de la comunidad con conocimiento en medicina tradicional, así como de parteras (os) tradicionales. |
Estrategia 4.7 Reforzar las intervenciones integrales a las personas mayores para procurar un envejecimiento activo y saludable
| Línea de acción
|
| 4.7.1. Favorecer un envejecimiento saludable consolidando el Programa de Envejecimiento Activo en las UOPSI. |
| 4.7.2. Diseñar lineamientos que garanticen la atención prioritaria y el acceso universal, equitativo y oportuno de las personas mayores a los servicios integrales de salud, mediante un proceso participativo. |
| 4.7.3. Ampliar la cobertura del Programa de Turismo Social para las personas mayores y el Turismo de Respiro para las personas cuidadoras, con nuevos destinos y mayor capacidad. |
| 4.7.4. Promover la capacitación de las personas cuidadoras en los centros de día y despliegue de los Clubes del Adulto Mayor en Centros de Seguridad Social. |
| 4.7.5. Implementar estudios de opinión para conocer las necesidades y satisfacción de la comunidad de personas pensionadas. |
| 4.7.6. Fortalecer la atención geriátrica en las unidades de primer nivel de atención para identificar factores de riesgo, comorbilidad asociada y síndromes geriátricos. |
| 4.7.7. Fortalecer la atención geriátrica en las unidades médicas, a través de la capacitación del personal médico que interviene en la atención del adulto mayor (nutriólogos, trabajadores sociales, fisioterapeutas, entre otros). |
| 4.7.8. Cubrir oportunamente las plazas de especialistas en geriatría (personal médico y de enfermería) en los 3 niveles de atención. |
| 4.7.9. Capacitar en estrategias de comunicación entre el personal de salud en materia de prevención del maltrato y discriminación de las personas adultas mayores. |
Objetivo 5. Mejorar la calidad en el servicio y la eficiencia en el ejercicio de los recursos para el beneficio de la población usuaria
Estrategia 5.1 Promover la profesionalización y capacitación constante del personal para incrementar el conocimiento técnico en los servicios del IMSS
| Línea de acción
|
| 5.1.1. Capacitar a titulares de Jefaturas de Conservación de las Unidades Médicas de Segundo y Tercer Nivel de Atención en todo el país, para la mejor conservación de equipo de las Casas de Máquinas. |
| 5.1.2. Capacitar a personal de confianza y base a nivel nacional en conservación y servicios generales, mediante eventos que fortalezcan el adecuado desarrollo de las funciones de forma continua, confiable, económica, segura y oportuna. |
| 5.1.3. Proporcionar formación continua al personal del IMSS sobre los trámites y servicios frecuentes por medio de una herramienta digital. |
| 5.1.4. Fortalecer el reconocimiento mensual entre el personal de atención y orientación, que permita incentivar las buenas prácticas del personal destacado. |
| 5.1.5. Consolidar al IMSS como una institución de vanguardia, a través de la divulgación de la oferta tecnológica con la que cuenta. |
| 5.1.6. Desarrollar Protocolos de Investigación Científica y Desarrollo Tecnológico relacionados con los principales problemas de salud de los derechohabientes. |
| 5.1.7. Implementar acciones de capacitación en materia de Investigación Científica y Desarrollo Tecnológico en Salud. |
| 5.1.8. Promover que el personal vigente en el IMSS y que pertenece al SNI desarrolle investigaciones en materia de ciencia y tecnología, genere publicaciones científicas y materiales de divulgación sobre temas prioritarios de salud. |
| 5.1.9. Fortalecer conocimiento sobre la normatividad para proporcionar una seguridad razonable sobre la consecución de metas y objetivos, a través de la metodología de Sistema de Control Interno Institucional (SCII). |
Estrategia 5.2 Implementar y fortalecer políticas que promuevan el buen trato para mejorar la experiencia de las personas
usuarias de todos los servicios que ofrece el IMSS
| Línea de acción
|
| 5.2.1 Desarrollar capacitaciones estratégicas en materia de atención con buen trato, a través del análisis, identificación y priorización de áreas con mayor incidencia de eventos de mal trato. |
| 5.2.2 Permear una cultura de derechos humanos en el Instituto, mediante acciones de capacitación en materia de derechos humanos y perspectiva de género. |
| 5.2.3. Elaborar y difundir encuestas de satisfacción de la población derechohabiente y usuaria, respecto a los servicios que otorga el Instituto en las unidades que implementan el Modelo Institucional para la Competitividad (MC). |
| 5.2.4. Revisar anualmente los protocolos de atención a las personas usuarias, basados en la Cultura del Buen Trato, por medio del trabajo colaborativo y transversal. |
| 5.2.5. Fortalecer la comunicación con la población usuaria, mediante la difusión de canales para orientación y atención de peticiones. |
| 5.2.6. Otorgar respuestas oportunas a las personas usuarias, mediante el fortalecimiento de la atención a las quejas de servicio recibidas en las áreas de Atención y Orientación a nivel nacional. |
| 5.2.7. Desarrollar capacitaciones mensuales en línea para personal de atención y orientación en OOAD y UMAE, enfocadas en habilidades gerenciales, competencias laborales y resolución de conflictos, mediante plataformas como Teams y Webex. |
Estrategia 5.3 Fortalecer la prevención y atención de posibles violaciones a los derechos humanos de la población usuaria para garantizar el ejercicio efectivo de sus derechos
| Línea de acción
|
| 5.3.1. Optimizar el proceso de atención de quejas para prevenir y corregir violaciones a derechos humanos, evitando su repetición mediante mejores prácticas y mecanismos de control. |
| 5.3.2. Fomentar el Principio de Paridad en el IMSS a través de su difusión, promoción y asesoría para su implementación. |
| 5.3.3. Implementar una reingeniería del proceso de atención de quejas administrativas para fortalecer la atención de causas y la no repetición de presuntas violaciones de derechos humanos. |
| 5.3.4. Dar seguimiento al cumplimiento periódico a la atención de recomendaciones y puntos de acuerdo derivados de quejas administrativas y en materia de derechos humanos. |
| 5.3.5. Transversalizar el principio de Igualdad Sustantiva en el quehacer institucional, mediante la revisión y actualización del marco normativo. |
| 5.3.6. Socializar el Código de Ética de la Administración Pública Federal, el Código de Conducta y de Prevención de Conflicto de Interés de las Personas Servidoras Públicas del IMSS, mediante medios digitales e impresos. |
Estrategia 5.4 Incrementar la toma de decisiones basada en evidencia, con la participación de las personas, para fortalecer la gobernanza institucional
| Línea de acción
|
| 5.4.1. Evaluar la satisfacción de las personas usuarias en todos los programas e intervenciones de prestaciones médicas, económicas y sociales otorgadas por el IMSS, mediante encuestas estandarizadas y grupos focales. |
| 5.4.2. Elaborar encuestas automatizadas y retroalimentación directa que permitan elevar la satisfacción de las personas usuarias en trámites en línea. |
| 5.4.3. Identificar la percepción social del Instituto sobre los servicios del IMSS, a través de encuestas y grupos focales a personas derechohabientes, trabajadoras y población en general, sobre los servicios y atención que otorga el IMSS. |
| 5.4.4. Integrar un sistema de gestión de filas en las subdelegaciones para detectar áreas de oportunidad en el servicio. |
| 5.4.5. Fortalecer el seguimiento de las insatisfacciones de las personas usuarias del IMSS, a través de la vinculación de las bases de datos en materia de atención a peticiones, quejas administrativas, quejas CNDH, casos especiales y juicios. |
| 5.4.6. Desarrollar estudios de políticas de salud y seguridad social, mediante herramientas analíticas, para identificar y priorizar temas de interés para el IMSS. |
| 5.4.7. Fortalecer la investigación institucional para trasladar el conocimiento científico a una atención médica de vanguardia y calidad. |
| 5.4.8. Instrumentar evaluaciones continuas de prácticas de gestión de calidad asociadas a los indicadores de desempeño institucional para consolidar la operación del Modelo Institucional para la Competitividad. |
Estrategia 5.5. Consolidar la transformación digital del IMSS, con tecnología integrada, innovadora y centrada en la población usuaria, con el propósito de modernizar, eficientar y asegurar la entrega de servicios y el acceso equitativo y humano a la seguridad social
| Línea de acción
|
| 5.5.1. Fortalecer el Ecosistema Digital de Salud y el Expediente Clínico Electrónico para mejorar la calidad y continuidad de la atención médica, considerando el uso de herramientas predictivas para mejorar el diagnóstico. |
| 5.5.2. Transformar digitalmente los procesos institucionales clave, mediante la reingeniería de sistemas, la automatización con biometría, integración de IA y la migración de plataformas para simplificar trámites y mejorar la experiencia de personas derechohabientes y el personal. |
| 5.5.3. Fortalecer la infraestructura tecnológica y seguridad de la información, incluyendo la modernización de redes y centros de datos, equipos de cómputo, IA integrada, controles y mecanismos. |
| 5.5.4. Impulsar una gobernanza tecnológica efectiva y cultura de innovación mediante marcos de referencia, servicios digitales y capacitación del personal de TI para alinear la tecnología con los objetivos institucionales. |
| 5.5.5. Desarrollar e implementar las plataformas y soluciones tecnológicas que habiliten la interoperabilidad segura de los sistemas con otras entidades, para contribuir a la simplificación y digitalización de trámites y servicios. |
| 5.5.6. Automatizar procedimientos recurrentes en el proceso de atención de solicitudes de derechos humanos, a través de la implementación de procesos tecnológicos automatizados. |
| 5.5.7. Fortalecer la generación de información institucional a través de la sistematización de datos y unificación de fuentes de información. |
Estrategia 5.6. Gestionar con eficiencia y transparencia la aplicación de los recursos financieros, para el beneficio de la población usuaria
| Línea de acción
|
| 5.6.1. Incrementar la proporción del gasto destinado a la prevención de enfermedades, promoviendo una atención más eficiente y sostenible con el fin de fortalecer las acciones preventivas que reduzcan su incidencia. |
| 5.6.2. Implementar una plataforma de análisis de aplicación de los recursos financieros, bajo un enfoque de comparación de resultados de productividad y costos, a fin de propiciar un ejercicio eficaz y eficiente del presupuesto. |
| 5.6.3. Realizar reuniones periódicas de trabajo para el seguimiento al presupuesto, a fin de que se ejerza en tiempo y forma en observancia de los programas de trabajo. |
| 5.6.4. Optimizar la gestión financiera y el abasto mediante la modernización tecnológica del SAI y la actualización del FINAT, para asegurar la disponibilidad de insumos y la eficiencia financiera en todas las unidades operativas. |
| 5.6.5. Disminuir la evasión y elusión de cuotas obrero-patronales, a través de la fiscalización y celebración de convenios con los gobiernos estatales, para el intercambio de información estratégica. |
| 5.6.6. Transmitir en tiempo real las contrataciones del Nivel Central, como licitaciones públicas e invitaciones restringidas, a través del canal 'Procedimientos de Contratación IMSS' en YouTube para fortalecer la transparencia en el uso de recursos. |
| 5.6.7. Seguir la evolución del gasto en subsidios al determinar metas anuales e implementar la inspección de ITT (Incapacidades Temporales para el Trabajo). |
| 5.6.8. Fortalecer el conocimiento en materia de transparencia y protección de datos personales en la gestión pública a través de la implementación de programas de capacitación para el personal IMSS. |
| 5.6.9 Promover el cumplimiento voluntario de obligaciones en materia de seguridad social para pago de cuotas obrero-patronales, mediante campañas de difusión y acciones preventivas. |
En este apartado se incluyen los indicadores y metas mediante los cuales se le dará seguimiento a los objetivos establecidos en el presente Programa.
Indicador 1.1 Tiempo de espera para la realización de cirugías electivas
| ELEMENTOS DEL INDICADOR
|
| Nombre
| 1.1 Tiempo de espera para la realización de cirugías electivas
|
| Objetivo
| 1. Asegurar la oportunidad en la provisión de servicios médicos y entrega de medicamentos en la población derechohabiente. |
| Definición o
descripción
| Mejorar el acceso efectivo, oportuno y de calidad a los servicios quirúrgicos (cirugía electiva) para la población derechohabiente,
contribuyendo a la eficiencia del sistema hospitalario.
|
| Derecho asociado
| Derecho a la salud: acceso oportuno a la atención quirúrgica
|
| Nivel de
desagregación
| Por unidad médica hospitalaria (segundo y tercer
nivel) y Unidad Médica de Atención Ambulatoria
(primero y segundo nivel)
| Periodicidad o frecuencia de
medición
| Anual
|
| Acumulado o
periódico
| Periódico
| Disponibilidad de la
información
| Mensual
|
| Unidad de medida
| Días
| Periodo de recolección de
los datos
| Mensual y anual
|
| Tendencia esperada
| Descendente
| Unidad responsable de
reportar el avance
| 50. Instituto Mexicano del Seguro Social
GYR. Instituto Mexicano del Seguro Social
|
| Método de cálculo
| Promedio de días transcurridos entre
1. La fecha de la primera consulta de especialidad registrada para un derechohabiente (identificado por su NSS y agregado
médico) en el mismo hospital y especialidad que realizará la intervención quirúrgica, asociada a un diagnóstico principal CIE-10.
2. La fecha de la cirugía electiva correspondiente a ese mismo diagnóstico principal CIE-10, siempre que no haya sido concertada
y haya sido solicitada en consulta externa.
|
| Observaciones
| El número de cirugías consideradas en el cálculo puede ser menor al total registrado, ya que únicamente se incluyen aquellas en
las que se logra identificar la consulta de especialidad vinculada al mismo diagnóstico CIE-10, ya sea en el año inmediato anterior
o la última consulta previa al evento quirúrgico correspondiente.
En los casos en que un derechohabiente reciba más de una cirugía por el mismo padecimiento, la referencia para el cálculo no
será la primera consulta histórica, sino la última consulta de especialidad previa a cada cirugía electiva.
Cuando no es posible establecer dicha relación entre consulta y cirugía, el procedimiento no se incorpora al indicador.
El uso y adopción de PHEDS fue del 60% en 2024. Se considera CIE-10 a 3 cifras. Se truncará la parte decimal
|
| APLICACIÓN DEL MÉTODO DE CÁLCULO PARA LA OBTENCIÓN DE LA LÍNEA BASE
La línea base debe corresponder a un valor definitivo para el ciclo 2024 o previo, no podrá ser un valor preliminar ni estimado.
|
| Nombre variable 1
| Días transcurridos entre la consulta y
la cirugía
| Valor variable 1
| 31,832,289
| Fuente de
información
variable 1
| Plataforma de
Hospitalización del
Ecosistema Digital en
Salud (PHEDS) y
Sistema de
Información Médico
Operativa
|
| Nombre variable 2
| Número de cirugías electivas, no
concertadas y solicitadas en consulta
externa en derechohabientes
| Valor variable 2
| 251,516
| Fuente de
información
variable 2
| Plataforma de
Hospitalización del
Ecosistema Digital en
Salud (PHEDS)
|
| Sustitución en
método de cálculo
| |
| VALOR DE LÍNEA BASE Y METAS
|
| Línea base
| Nota sobre la línea base
|
| Valor
| 126 días
| |
| Año
| 2024
|
| Meta 2030
| Nota sobre la meta 2030
|
| 60 días
| 1. Se considero la experiencia de los países de la OCDE presentada en:
OECD (2020), Waiting Times for Health Services: Next in Line, OECD
Health Policy Studies, OECD Publishing, Paris, https://doi.org/10.1787/
242e3c8c-en.
2. Se identificó que no existe una meta universalmente aceptada en cuanto
al tiempo de espera para recibir atención quirúrgica, sino que cada país lo
adaptaba a su contexto local.
3. Se decidió establecer una meta alineada con los tiempos establecidos
por otros países de la OCDE y que fuera cercana a la observada en el
Instituto en el 2024.
Se consideró la meta del indicador CUSN 13 del MMIM y se ajustó a
avanzar en esa dirección, pero dejando una meta alcanzable alineada con
las metas observadas por otros países de la OCDE.
|
| SERIE HISTÓRICA DEL INDICADOR
Se deberán registrar los valores de acuerdo con la frecuencia de medición del indicador.
Pude registrar NA (No aplica) y ND (No disponible) cuando corresponda.
|
| 2018
| 2019
| 2020
| 2021
| 2022
| 2023
| 2024
|
| NA
| NA
| NA
| NA
| NA
| NA
| 126 días
|
| METAS
Puede registrar NA cuando no aplique meta para ese año, de acuerdo con la frecuencia de medición.
|
| 2025
| 2026
| 2027
| 2028
| 2029
| 2030
|
| 115 días
| 100 días
| 90 días
| 80 días
| 70 días
| 60 días
|
Indicador 1.2 Porcentaje de avance en la conclusión de los proyectos de construcción de nuevos hospitales
| ELEMENTOS DEL INDICADOR
|
| Nombre
| 1.2 Porcentaje de avance en la conclusión de los proyectos de construcción de nuevos hospitales |
| Objetivo
| 1. Asegurar la oportunidad en la provisión de servicios médicos y entrega de medicamentos en la población derechohabiente. |
| Definición o
descripción
| Indica el porcentaje de nuevos hospitales concluidos en el periodo 2025-2030, en relación con la meta institucional programada, para dar seguimiento al avance en la ampliación de la infraestructura médica del IMSS. |
| Derecho asociado
| Derecho a la salud
|
| Nivel de
desagregación
| Nacional
| Periodicidad o frecuencia de
medición
| Anual
|
| Acumulado o
periódico
| Acumulado
| Disponibilidad de la
información
| Enero del año siguiente
|
| Unidad de medida
| Porcentaje
| Periodo de recolección de los
datos
| Anual
|
| Tendencia esperada
| Ascendente
| Unidad responsable de
reportar el avance
| 50. Instituto Mexicano del Seguro Social
GYR. Instituto Mexicano del Seguro Social
|
| Método de cálculo
| (Número de hospitales concluidos en 2019-2024) / (Meta 2019-2024 de hospitales) * 100%
|
| Observaciones
| Ninguna
|
| APLICACIÓN DEL MÉTODO DE CÁLCULO PARA LA OBTENCIÓN DE LA LÍNEA BASE
La línea base debe corresponder a un valor definitivo para el ciclo 2024 o previo, no podrá ser un valor preliminar ni estimado.
|
| Nombre variable 1
| Número de hospitales
concluidas en el
sexenio
| Valor variable 1
| 1
| Fuente de
información variable
1
| IMSS, DA, UIPECI
|
| Nombre variable 2
| Meta sexenal de
hospitales por
construir
| Valor variable 2
| 33
| Fuente de
información variable
2
| IMSS, DA, UIPECI
|
| Sustitución en
método de cálculo
| (1 hospitales concluidas) / (33 meta sexenal de hospitales por construir) * 100%
|
| VALOR DE LÍNEA BASE Y METAS
|
| Línea base
| Nota sobre la línea base
|
| Valor
| 3% (1)
| El 21 de diciembre 2024 el HGR 2 de Cd. Juárez, Chihuahua inicio operaciones.
|
| Año
| 2024
|
| Meta 2030
| Nota sobre la meta 2030
|
| 100 % (33 hospitales)
| La meta considera la construcción de un total de 33 hospitales al 2030
|
| SERIE HISTÓRICA DEL INDICADOR
Se deberán registrar los valores de acuerdo a la frecuencia de medición del indicador.
Pude registrar NA (No aplica) y ND (No disponible) cuando corresponda.
|
| 2018
| 2019
| 2020
| 2021
| 2022
| 2023
| 2024
|
| NA
| NA
| NA
| NA
| NA
| NA
| 3% (1 hospital)
|
| METAS
Puede registrar NA cuando no aplique meta para ese año, de acuerdo con la frecuencia de medición.
|
| 2025
| 2026
| 2027
| 2028
| 2029
| 2030
|
| 18% (6 hospitales)
| 37.5% (12 hospitales)
| 45.57% (15 hospitales)
| 72.7% (24
| 84.8% (28 hospitales)
| 100% (33 hospitales)
|
Indicador 2.1 Esperanza de vida al nacer
| ELEMENTOS DEL INDICADOR
|
| Nombre
| 2.1 Esperanza de Vida al nacer |
| Objetivo
| 2. Fortalecer la prevención de enfermedades, riesgos de trabajo y la promoción de la salud en la población derechohabiente. |
| Definición o
descripción
| Número de años que en promedio se espera que viva una persona derechohabiente al nacer si las tasas de mortalidad del año se mantienen durante el resto de su vida. |
| Derecho asociado
| Derecho a la salud: eficacia en la atención médica preventiva
|
| Nivel de
desagregación
| Nacional
| Periodicidad o
frecuencia de
medición
| Anual
|
| Acumulado o
periódico
| Periódico
| Disponibilidad de la
información
| Enero-Diciembre
|
| Unidad de medida
| Absoluto
| Periodo de
recolección de los
datos
| Enero-Diciembre
|
| Tendencia esperada
| Ascendente
| Unidad responsable
de reportar el
avance
| 50.- Instituto Mexicano del Seguro Social
GYR.- Instituto Mexicano del Seguro Social
|
| Método de cálculo
| (Total de años vividos al nacer de la población derechohabiente del IMSS del año t-1) /(Número de supervivientes supuestos al
nacer de la población derechohabiente del IMSS del año t-1)
|
| Observaciones
| El indicador de esperanza de vida al nacer se obtiene utilizando una tabla de vida actuarial. Toda vez que la base de datos de
mortalidad del INEGI se publica 11 meses posteriores a la conclusión del año, el indicador de esperanza de vida al nacer se
reporta en el año t-1. La División de Análisis en Salud es el área del IMSS encargada de su cálculo anual. El total de años vividos
al nacer de la población derechohabiente corresponde a una proyección de cuál sería la edad de muerte de una persona si los
patrones de mortalidad vigentes al momento de su nacimiento no cambian a lo largo de la vida del infante.
|
| APLICACIÓN DEL MÉTODO DE CÁLCULO PARA LA OBTENCIÓN DE LA LÍNEA BASE
La línea base debe corresponder a un valor definitivo para el ciclo 2024 o previo, no podrá ser un valor preliminar ni estimado.
|
| Nombre variable 1
| Total de años vividos
al nacer de la
población
derechohabiente del
IMSS del año t-1
| Valor variable
1
| 7,923,921
| Fuente de
información
variable 1
| Reporte de Población Adscrita. Mensual. A cargo
de la Dirección de Incorporación y Recaudación del
IMSS. Disponible en: http://cognos.imss.gob.mx/
cubo_cp.asp Para la obtención del total de años
vividos al nacer, se utiliza una tabla de vida
actuarial la cual se encuentra disponible en la
siguiente liga http://11.33.41.133/ (Disponible a
través de la red interna del IMSS).;
|
| Nombre variable 2
| (Número de
supervivientes
supuestos al nacer
de la población
derechohabiente del
IMSS del año t-1)
| Valor variable
2
| 100,000
| Fuente de
información
variable 2
| Bases de datos de mortalidad. Anual. A cargo del
INEGI. Disponible en: https://www.inegi.org.mx/
programas/mortalidad/#Microdatos. Base de datos
de SISMOR - SEED. Anual. Para la obtención del
número de supervivientes supuestos al nacer, se
utiliza una tabla de vida actuarial la cual se
encuentra disponible en la siguiente liga http://
11.33.41.133/ (Disponible a través de la red interna
del IMSS). Información a cargo de la División de
Información en Salud en el IMSS.
|
| Sustitución en
método de cálculo
| (7,923,921/ 100,000) =79.24
|
| Observaciones
| El valor del indicador de esperanza de vida al nacer del año 2024 (t-1) fue de 79.24 años. A través de la tabla de vida actuarial, se
obtuvieron 7,923,921 "Total de Años Vividos al nacer" y 100,000 "Número de supervivientes supuestos al nacer". Éste último valor
constituye una constante, razón por la cual no se reporta el desglose de las variables 1 y 2.
|
| VALOR DE LÍNEA BASE Y METAS
|
| Línea base
| Nota sobre la línea base
|
| Valor
| 79.24
| El indicador es un buen reflejo de la eficacia y efectividad de las actividades de prevención, control y
tratamiento de enfermedades transmisibles y no transmisibles y sus cambios pueden ser
monitoreados de manera anual.
|
| Año
| 2024
|
| Meta 2030
| Nota sobre la meta 2030
|
| 80
| El indicador mide el promedio de años que espera vivir una persona al momento de su nacimiento y
está ampliamente relacionado con el nivel de desarrollo económico y social de una población. En
nuestro país, el descenso de la mortalidad y su desplazamiento hacia edades más tardías ha sido
uno de los logros en salud más importantes, lo cual ha permitido mitigar el costo social y ha
contribuido a ampliar el horizonte de las personas y de las familias. De manera similar a otros
países, el descenso de la mortalidad ha sido determinado por el control de las enfermedades
transmisibles y de las condiciones maternas y perinatales, las cuales han sido reemplazadas en
frecuencia por las enfermedades no transmisibles.
|
| SERIE HISTÓRICA DEL INDICADOR
Se deberán registrar los valores de acuerdo a la frecuencia de medición del indicador.
Pude registrar NA (No aplica) y ND (No disponible) cuando corresponda.
|
| 2018
| 2019
| 2020
| 2021
| 2022
| 2023
| 2024
|
| 78.39
| 78.56
| 79.12
| 75.91
| 75.66
| 77.93
| 79.24
|
| METAS
Puede registrar NA cuando no aplique meta para ese año, de acuerdo con la frecuencia de medición.
|
| 2025
| 2026
| 2027
| 2028
| 2029
| 2030
|
| 79.42
| 79.60
| 79.78
| 79.96
| 80.14
| 80.32
|
Indicador 2.2 Tasa de incidencia de lesiones ocupacionales
| | ELEMENTOS DEL INDICADOR
|
| Nombre
| Tasa de incidencia de lesiones ocupacionales
|
| Objetivo
| 2.Fortalecer la prevención de enfermedades, riesgos de trabajo y la promoción de la salud en la población derechohabiente. |
| Definición o
descripción
| Mide el número de accidentes y enfermedades de trabajo (lesiones ocupacionales) ocurridos en el año por cada 100 trabajadores
inscritos bajo el seguro de riesgos de trabajo
|
| Derecho asociado
| Derecho a la salud
|
| Nivel de
desagregación
| Nacional
| Periodicidad o frecuencia de medición
| Anual
|
| Acumulado o
periódico
| Periódico
| Disponibilidad de la información
| Abril (2027)
|
| Unidad de medida
| Tasa de incidencia
| Periodo de recolección de los datos
| Enero - Diciembre
|
| Tendencia esperada
| Descendente
| Unidad responsable de reportar el
avance
| 50. Instituto Mexicano del Seguro Social
GYR. Instituto Mexicano del Seguro
Social
|
| Método de cálculo
| Número de accidentes y enfermedades de trabajo (lesiones ocupacionales) al periodo del reporte (t) / Promedio de trabajadores
bajo el seguro de riesgos de trabajo al periodo del reporte (t) por 100
|
| Observaciones
| Ninguna
|
| APLICACIÓN DEL MÉTODO DE CÁLCULO PARA LA OBTENCIÓN DE LA LÍNEA BASE
La línea base debe corresponder a un valor definitivo para el ciclo 2024 o previo, no podrá ser un valor preliminar ni estimado.
|
| Nombre variable 1 | Número de accidentes y enfermedades de trabajo (lesiones ocupacionales) al periodo del reporte (t) | Valor variable 1 | 610,751
| Fuente de información variable 1 | Fuente generadora de
la información
estadística utilizada
para el cálculo del
indicador: Instituto
Mexicano del Seguro
Social (IMSS),
Registros
administrativos sobre
los accidentes (casos
terminados) clasificados
por año de ocurrencia y
Registros
administrativos sobre
los trabajadores
asegurados en el ramo
de riesgos de trabajo.
Unidad del Estado (UE)
responsable de calcular
el indicador: Secretaría
del Trabajo y Previsión
Social (STPS).
Referencia nacional y/o
internacional
Organización
Internacional del
Trabajo (OIT).
Programa de la OIT
sobre seguridad y salud
en el trabajo. OIT,
Ginebra, Suiza. http://
www.ilo.org/global/topic
s/safety-and-health-at-
work/lang--es/index.htm
|
| Nombre variable 2
| Promedio de
trabajadores bajo el
seguro de riesgos de
trabajo al periodo del
reporte (t)
| Valor variable 2
| 21,905,614
| Fuente de información variable 2 | Instituto Mexicano del
Seguro Social (IMSS)
,Registros
administrativos sobre
los trabajadores
asegurados en el ramo
de riesgos de trabajo.
Referencia nacional y/o
internacional
Organización
Internacional del
Trabajo (OIT).
Programa de la OIT
sobre seguridad y salud
en el trabajo. OIT,
Ginebra, Suiza. http://
www.ilo.org/global/topic
s/safety-and-health-at-
work/lang--es/index.htm
|
| Sustitución en
método de cálculo
| (610,751 / 21,905,614) * 100 = 2.79
|
| VALOR DE LÍNEA BASE Y METAS
|
| Línea base
| Nota sobre la línea base
|
| Valor
| 2.79
| |
| Año
| 2024
|
| Meta 2030
| Nota sobre la meta 2030
|
| 2.65
| Cifras proyectadas con datos reales al 2024
|
| SERIE HISTÓRICA DEL INDICADOR
Se debe de registrar los valores de acuerdo a la frecuencia de medición del indicador.
Puede registrar NA (No aplica) y ND (No disponible) cuando corresponda.
|
| 2018
| 2019
| 2020
| 2021
| 2022
| 2023
| 2024
|
| 2.84
| 2.78
| 2.50
| 2.53
| 2.52
| 2.65
| 2.79
|
| METAS
Puede registrar NA cuando no aplique meta para ese año, de acuerdo con la frecuencia de medición.
|
| 2025
| 2026
| 2027
| 2028
| 2029
| 2030
|
| 2.77
| 2.74
| 2.72
| 2.70
| 2.67
| 2.65
|
Indicador 3.1 Porcentaje de personas trabajadoras independientes y trabajadoras del hogar aseguradas al IMSS
| ELEMENTOS DEL INDICADOR
|
| Nombre
| Personas trabajadoras independientes y trabajadoras del hogar aseguradas en el IMSS
|
| Objetivo
| 3.Ampliar la cobertura de seguridad social y el acceso equitativo a prestaciones económicas y sociales de la población usuaria |
| Definición o
descripción
| Mide el porcentaje de aseguramiento para las personas clasificadas como trabajadoras por cuenta propia y aquellas trabajadoras del hogar que cuentan con aseguramiento en el IMSS respecto al total nacional de trabajadores independientes y trabajadores del hogar. |
| Derecho asociado
| Derecho a la salud y derecho a la seguridad social
|
| Nivel de
desagregación
| Geográfica: Nacional
| Periodicidad o
frecuencia de medición
| Anual
|
| Acumulado o
periódico
| Periódico
| Disponibilidad de la
información
| Enero del año siguiente
|
| Unidad de medida
| Porcentaje
| Periodo de recolección
de los datos
| Enero a diciembre
|
| Tendencia
esperada
| Ascendente
| Unidad responsable de
reportar el avance
| 50. Instituto Mexicano del Seguro Social
GYR. Instituto Mexicano del Seguro Social
|
| Método de cálculo
| (Sumatoria de las personas trabajadoras independientes y personas trabajadoras del hogar asegurados en el IMSS bajo la
modalidad 10 / Total nacional de las personas trabajadoras independientes y las personas trabajadoras del hogar) × 100
|
| Observaciones
| Personas trabajadoras del hogar. Se refiere al aseguramiento conforme al esquema obligatorio en mayo de 2023 con motivo de la
reforma a la Ley del Seguro Social publicada en el Diario Oficial de la Federación el 16 de noviembre de 2022.
Personas trabajadoras independientes. Se refiere al esquema de incorporación voluntaria al régimen obligatorio del IMSS,
establecido con motivo del acuerdo del H. Consejo Técnico del IMSS número ACDO.AS2.HCT.300424/82.P.DIR, en el Diario Oficial
de la Federación el 28 de mayo de 2024.Personas trabajadoras del hogar. Se refiere al aseguramiento conforme al esquema
obligatorio en mayo de 2023 con motivo de la reforma a la Ley del Seguro Social publicada en el Diario Oficial de la Federación el 16
de noviembre de 2022.
Personas trabajadoras independientes. Se refiere al esquema de incorporación voluntaria al régimen obligatorio del IMSS,
establecido con motivo del acuerdo del H. Consejo Técnico del IMSS número ACDO.AS2.HCT.300424/82.P.DIR, en el Diario Oficial
de la Federación el 28 de mayo de 2024.
|
| APLICACIÓN DEL MÉTODO DE CÁLCULO PARA LA OBTENCIÓN DE LA LÍNEA BASE
La línea base debe corresponder a un valor definitivo para el ciclo 2024 o previo, no podrá ser un valor preliminar ni estimado.
|
| Nombre variable 1
| Sumatoria de las
personas trabajadoras
independientes y
trabajadoras del hogar
aseguradas en el IMSS
bajo la modalidad 10
| Valor variable
1
| (279,736+60,475)
340,211
| Fuente de
información
variable 1
| Dirección de Incorporación y
Recaudación
https://public.tableau.com/app/profil
e/imss.cpe/viz/Programadeincorpor
acindePersonasTrabajadorasdelHo
gar/PTH
https://public.tableau.com/app/profil
e/imss.cpe/viz/Programadeincorpor
acindePersonasTrabajadorasIndep
endientes/PTI
|
| Nombre variable 2
| Total nacional de las
personas trabajadoras
independientes y las
personas trabajadoras del
hogar
| Valor variable
2
| (12,689,352+2,407,085)
15,096,437
| Fuente de
información
variable 2
| Encuesta Nacional de Ocupación y
Empleo (ENOE), INEGI, publicación
mensual. Disponible en: https://
www.inegi.org.mx/programas/enoe/
15ymas/
Sección Tabulados, tabulados
predefinidos, trimestrales a nivel
nacional.
|
| Sustitución en
método de cálculo
| (279,736+60,475) =340,211
______________________________________________________ = 2.25%
(12,689,352+2,407,085) = 15,096,437
|
| VALOR DE LÍNEA BASE Y METAS
|
| Línea base
| Nota sobre la línea base
|
| Valor
| 2.3%
| Ninguna
|
| Año
| 2024
|
| Meta 2030
| Nota sobre la meta 2030
|
| 4.0%
| Ninguna
|
| SERIE HISTÓRICA DEL INDICADOR
Se deberán registrar los valores de acuerdo a la frecuencia de medición del indicador.
Pude registrar NA (No aplica) y ND (No disponible) cuando corresponda.
|
| 2018
| 2019
| 2020
| 2021
| 2022
| 2023
| 2024
|
| ND
| ND
| ND
| 0.3%
| 0.8%
| 1.4%
| 2.3%
|
| METAS
Puede registrar NA cuando no aplique meta para ese año, de acuerdo con la frecuencia de medición.
|
| 2025
| 2026
| 2027
| 2028
| 2029
| 2030
|
| 2.6%
| 2.9%
| 3.2%
| 3.5%
| 3.8%
| 4.0%
|
Indicador 3.2 Cobertura de personas beneficiarias potenciales de prestaciones sociales
| ELEMENTOS DEL INDICADOR
|
| Nombre
| Cobertura de personas beneficiarias potenciales de prestaciones sociales. |
| Objetivo
| 3.Ampliar la cobertura de seguridad social y el acceso equitativo a prestaciones económicas y sociales de la población usuaria |
| Definición o
descripción
| Mide el promedio del porcentaje de cumplimiento de metas en la cobertura de prestaciones sociales. |
| Derecho asociado
| Prestaciones Sociales. |
| Nivel de
desagregación
| Nacional | Periodicidad o frecuencia de medición | Anual |
| Acumulado o
periódico
| Periódico Anual | Disponibilidad de la información | Marzo del año siguiente |
| Unidad de medida
| Personas beneficiarias | Periodo de recolección de los datos | Enero - diciembre |
| Tendencia
esperada
| Ascendente | Unidad responsable de reportar el avance | 50.Instituto Mexicano del Seguro Social GYR. Instituto Mexicano del Seguro Social. |
| Método de cálculo
| |
| Observaciones
| Ninguna
|
| APLICACIÓN DEL MÉTODO DE CÁLCULO PARA LA OBTENCIÓN DE LA LÍNEA BASE
La línea base debe corresponder a un valor definitivo para el ciclo 2024 o previo, no podrá ser un valor preliminar ni estimado. |
| Nombre variable 1 | Inscripciones a cursos y talleres de bienestar social | Valor variable 1 | 982,011 | Fuente de información | Base de datos de la DPES |
| Nombre variable 2 | Inscripciones a cursos y talleres de bienestar social Proyectados | Valor variable 2 | 1,276,614 | Fuente de información | PAT |
| Nombre variable 3 | Asistentes a teatros | Valor variable 3 | 1,442,721 | Fuente de información | Base de datos de la DPES |
| Nombre variable 4 | Proyección de Asistentes a teatros | Valor variable 4 | 1,875,537.3 | Fuente de información | PAT |
| Nombre variable 5 | Usuarios de centros vacacionales | Valor variable 5 | 742,700 | Fuente de información | Base de datos de la DPES |
| Nombre variable 6 | Usuarios de centros vacacionales proyectados | Valor variable 6 | 965,510 | Fuente de información | PAT |
| Sustitución en método de cálculo | (982,011/1,276,614) +(1,442,721/1,875,537.3) +(742,700/965,510) /3=77 % |
| VALOR DE LÍNEA BASE Y METAS |
| Línea base | Nota sobre la línea base |
| Valor | 77 % | Ninguna |
| Año | 2024 |
| Meta 2030 | Nota sobre la meta 2030 |
| 90% | Ninguna |
| SERIE HISTÓRICA DEL INDICADOR Se deberán registrar los valores de acuerdo a la frecuencia de medición del indicador. Pude registrar NA (No aplica) y ND (No disponible) cuando corresponda. |
| 2018
| 2019
| 2020
| 2021
| 2022
| 2023
| 2024
|
| ND
| ND
| ND
| ND
| ND
| ND
| 77%
|
| METAS
Puede registrar NA cuando no aplique meta para ese año, de acuerdo con la frecuencia de medición.
|
| 2025
| 2026
| 2027
| 2028
| 2029
| 2030
|
| 80%
| 82%
| 84%
| 85%
| 87%
| 90%
|
Indicador 4.1 Porcentaje de pacientes menores de 18 años con diagnóstico confirmado de cáncer que iniciaron tratamiento en los primeros 3 días
| ELEMENTOS DEL INDICADOR
|
| Nombre
| Porcentaje de pacientes menores de 18 años con diagnóstico confirmado de cáncer que iniciaron tratamiento en los primeros 3
días
|
| Objetivo
| 4.Garantizar el acceso a servicios integrales de salud y bienestar para mujeres, primera infancia y grupos en situación de vulnerabilidad. |
| Definición o
descripción
| Indica el porcentaje de pacientes menores de 18 años que recibieron tratamiento en los 3 primeros días con respecto al total de pacientes atendidos. |
| Derecho asociado
| Derecho a la salud
|
| Nivel de
desagregación
| Pacientes menores de 18 años
con diagnóstico conformado de
cáncer que reciben atención en
Unidades médicas del Instituto
Mexicano del Seguro social
| Periodicidad o
frecuencia de
medición
| Trimestral
|
| Acumulado o
periódico
| Periódico
| Disponibilidad de la
información
| Febrero del año siguiente
|
| Unidad de medida
| Porcentaje
| Periodo de
recolección de los
datos
| Trimestral: Enero- marzo, abril- junio, julio-septiembre y octubre
diciembre
Anual el segundo mes del siguiente año
|
| Tendencia esperada
| Ascendente
| Unidad responsable
de reportar el avance
| 50.Instituto Mexicano del Seguro Social
GYR. Instituto Mexicano del Seguro Social.
|
| Método de cálculo
| (Número de pacientes menores de 18 años con diagnóstico confirmado de cáncer que iniciaron tratamiento (radioterapia,
quimioterapia o quirúrgico) en los primeros 3 días/ Número de pacientes menores de 18 años con confirmación diagnóstica de
cáncer del periodo evaluado) *100
|
| Observaciones
| Ninguna
|
| APLICACIÓN DEL MÉTODO DE CÁLCULO PARA LA OBTENCIÓN DE LA LÍNEA BASE
La línea base debe corresponder a un valor definitivo para el ciclo 2024 o previo, no podrá ser un valor preliminar ni estimado.
|
| Numero de pacientes que
iniciaron tratamiento oportuno
| Número de pacientes menores de 18
años con diagnóstico confirmado de
cáncer que iniciaron tratamiento
(radioterapia, quimioterapia o
quirúrgico) en los primeros 3 días
| Valor variable
1
| 1,055
| Fuente de
información
variable 1
| Censo integral
Registro
Institucional de
Cáncer
|
| Numero de pacientes con
diagnostico confirmatorio de
cáncer
| Número de pacientes menores de 18
años con confirmación diagnóstica de
cáncer del periodo evaluado
| Valor variable
2
| 1,270
| Fuente de
información
variable 2
| Censo integral
Registro
Institucional de
Cáncer
|
| Sustitución en
método de cálculo
| 1,055
______________________________________________________ * 100= 83.%
1,270
|
| VALOR DE LÍNEA BASE Y METAS
|
| Línea base
| Nota sobre la línea base
|
| Valor
| 83%
| Con base en el registro del Censo Integral. El indicador se implementó en 2022, por lo tanto no
hay histórico año
|
| Año
| 2024
|
| Meta 2030
| Nota sobre la meta 2030
|
| 90%
| Ninguna
|
| SERIE HISTÓRICA DEL INDICADOR
Se deberán registrar los valores de acuerdo a la frecuencia de medición del indicador.
Pude registrar NA (No aplica) y ND (No disponible) cuando corresponda.
|
| 2018
| 2019
| 2020
| 2021
| 2022
| 2023
| 2024
|
| ND
| ND
| ND
| ND
| 68%
| 70%
| 83%
|
| METAS
Puede registrar NA cuando no aplique meta para ese año, de acuerdo con la frecuencia de medición.
|
| 2025
| 2026
| 2027
| 2028
| 2029
| 2030
|
| 85%
| 86%
| 87%
| 88%
| 89%
| 90%
|
Indicador 4.2 Porcentaje de avance en la implementación de CECI
| ELEMENTOS DEL INDICADOR
|
| Nombre
| Porcentaje de avance en la implementación de CECI |
| Objetivo
| 4. Garantizar el acceso a servicios integrales de salud y bienestar para mujeres, primera infancia y grupos en situación de vulnerabilidad. |
| Definición o descripción
| Avance en la ejecución de la construcción y puesta en operación de CECI respecto a la meta Presidencial de inaugurar 1000
|
| Derecho asociado
| Enfermedades y Maternidad, y Guarderías
|
| Nivel de desagregación
| Nacional
| Periodicidad o frecuencia de
medición
| Anual
|
| Acumulado o periódico
| Acumulado
| Disponibilidad de la
información
| Anual
|
| Unidad de medida
| Número de Centros de Educación y Cuidado
Infantil
| Periodo de recolección de
los datos
| Enero a diciembre
|
| Tendencia esperada
| Ascendente
| Unidad responsable de
reportar el avance
| 50.Instituto Mexicano del Seguro Social
GYR.Instituto Mexicano del Seguro
Social.
|
| Método de cálculo
| (Número de CECIs en operación/CECIs proyectados) *100
|
| Observaciones
| Ninguna
|
| APLICACIÓN DEL MÉTODO DE CÁLCULO PARA LA OBTENCIÓN DE LA LÍNEA BASE
La línea base debe corresponder a un valor definitivo para el ciclo 2024 o previo, no podrá ser un valor preliminar ni estimado.
|
| Valor variable 1
| Número de Centros de
Educación y Cuidado
Infantil operando
| Valor variable
1
| 0
| Fuente de
información variable
1
| Boletín Estadístico
del Servicio de
Guardería, IMSS
|
| Valor variable 2
| Número de Centros de
Educación y Cuidado
Infantil proyectados
| Valor variable
2
| 1000
| Fuente de
información variable
2
| Portafolio de
proyectos
|
| Sustitución en método
de cálculo
| (0/1000) *100
|
| VALOR DE LÍNEA BASE Y METAS
|
| Línea base
| Nota sobre la línea base
|
| Valor
| 0
| Se inicia en cero ya que es un nuevo proyecto institucional
|
| Año
| 2024
|
| Meta 2030
| Nota sobre la meta 2030
|
| 100% (1000 CECI)
| Como parte de los compromisos Presidenciales se estableció una meta de
creación de 1000 CECIS.
|
| SERIE HISTÓRICA DEL INDICADOR
Se deberán registrar los valores de acuerdo con la frecuencia de medición del indicador.
Pude registrar NA (No aplica) y ND (No disponible) cuando corresponda.
|
| 2018
| 2019
| 2020
| 2021
| 2022
| 2023
| 2024
|
| ND
| ND
| ND
| ND
| ND
| ND
| ND
|
| METAS
Puede registrar NA cuando no aplique meta para ese año, de acuerdo con la frecuencia de medición.
|
| Acumulados
|
| 2025
| 2026
| 2027
| 2028
| 2029
| 2030
|
| 0.6% (6)
| 18.7% (187)
| 53.7% (537)
| 83.5% (835)
| 100% (1000)
| 100% (1000)
|
| Nuevos por año
|
| 2025
| 2026
| 2027
| 2028
| 2029
| 2030
|
| 6
| 181
| 350
| 298
| 165
| 0
|
Indicador 5.1. Satisfacción de las personas usuarias de los servicios del IMSS
| ELEMENTOS DEL INDICADOR
|
| Nombre
| Satisfacción de las personas usuarias de los servicios del IMSS
|
| Objetivo
| 5. Mejorar la calidad en el servicio y la eficiencia en el ejercicio de los recursos para el beneficio de la población usuaria.
|
| Definición o
descripción
| Indicador global que pondera los aspectos o dimensiones que influyen en la satisfacción de las personas usuarias de los
principales servicios del IMSS, como trato, comunicación, acceso, infraestructura, disponibilidad de servicios, entre otros.
|
| Derecho asociado
| Derecho a la salud y a la seguridad social
|
| Nivel de
desagregación
| Nacional
| Periodicidad o frecuencia
de medición
| Anual
|
| Acumulado o
periódico
| Periódico
| Disponibilidad de la
información
| enero-febrero del siguiente año
|
| Unidad de medida
| Porcentaje
| Periodo de recolección
de los datos
| Enero-diciembre
|
| Tendencia esperada
| Ascendente
| Unidad responsable de
reportar el avance
| 50.Instituto Mexicano del Seguro Social
GYR.Instituto Mexicano del Seguro Social.
|
| Método de cálculo
| Índice de Satisfacción Global = (P1 × Índice de satisfacción de los Servicios de Salud) + (P2 × Índice de satisfacción del servicio
de Guardería) + (P3 x Índice de satisfacción de los servicios en Subdelegaciones)
|
| Observaciones
| Índice de satisfacción de los Servicios de Salud= (f1 × Trato) + (f2 × Comunicación) + (f3 × Acceso y oportunidad) + (f4 ×
Infraestructura y entorno) + (f5 × Disponibilidad de servicios) + (f6 x Ética)
Índice de satisfacción del servicio de Guardería= (g1 × Trato) + (g2 × Comunicación) + (g3 × Acceso y oportunidad) + (g4 ×
Infraestructura y entorno) + (g5 × Disponibilidad del servicio) + (g6 x Resolución percibida del problema) + (g7 x Avance y
desarrollo) + (g8 x Ética)
Índice de satisfacción de los servicios en Subdelegaciones= (h1 × Trato) + (h2 × Acceso y oportunidad) + (h3 × Infraestructura y
entorno) + (h4 × Resolución percibida del problema o trámite) + (h5 x Ética)
Donde: Pi es el peso del servicio correspondiente al servicio i (1 Servicios de Salud, 2 Servicio de Guardería, 3 Servicios en
Subdelegaciones) fi, gi y hi es el peso de la dimensión correspondiente para cada servicio
|
| APLICACIÓN DEL MÉTODO DE CÁLCULO PARA LA OBTENCIÓN DE LA LÍNEA BASE
La línea base debe corresponder a un valor definitivo para el ciclo 2024 o previo, no podrá ser un valor preliminar ni estimado.
|
| Nombre variable 1
| Índice de satisfacción de los
Servicios de Salud
| Valor variable 1
| 82.2%
| Fuente de
información
variable 1
| ENCAL Servicios de
Salud 2024
|
| Nombre variable 2
| Índice de satisfacción del
servicio de Guardería
| Valor variable 2
| 89.4%
| Fuente de
información
variable 2
| ENCAL Guarderías
2024
|
| Nombre variable 3
| Índice de satisfacción de los
servicios en
Subdelegaciones
| Valor variable 3
| 84.4%
| | ENCAL
Subdelegaciones 2022
|
| Sustitución en
método de cálculo
| Índice de Satisfacción Global = P1 x 82.2 + P2 x 89.4 + P3 x 84.4 = 83.7
P1= 76.8%, P2= 20.7% y P3= 2.4
|
| VALOR DE LÍNEA BASE Y METAS
|
| Línea base
| Nota sobre la línea base
|
| Valor
| 83.70%
| Ninguna
|
| Año
| 2024
|
| Meta 2030
| Nota sobre la meta 2030
|
| 95.2%
| Ninguna
|
| SERIE HISTÓRICA DEL INDICADOR
Se deberán registrar los valores de acuerdo a la frecuencia de medición del indicador.
Pude registrar NA (No aplica) y ND (No disponible) cuando corresponda.
|
| 2018
| 2019
| 2020
| 2021
| 2022
| 2023
| 2024
|
| ND
| ND
| ND
| ND
| ND
| ND
| 83.70%
|
| METAS
Puede registrar NA cuando no aplique meta para ese año, de acuerdo con la frecuencia de medición.
|
| 2025
| 2026
| 2027
| 2028
| 2029
| 2030
|
| 85.5%
| 87.4%
| 89.3%
| 91.2%
| 93.2%
| 95.2%
|
Indicador 5.2 Porcentaje de avance de la transformación digital
| ELEMENTOS DEL INDICADOR
|
| Nombre
| Porcentaje de avance de la transformación digital
|
| Objetivo
| Mejorar la calidad en el servicio capacidades institucionales y la eficiencia en el ejercicio de los recursos para el beneficio de la población usuaria |
| Definición o
descripción
| Evaluar el progreso general porcentual en la transformación digital del IMSS mediante diversas estrategias para modernizar los
servicios internos y externos para la población derechohabiente, considerando la optimización y digitalización de los procesos
institucionales, así como la integración con las estrategias nacionales.
|
| Derecho asociado
| Derecho a la salud, prestaciones económicas y seguridad social
|
| Nivel de
desagregación
| Avance del programa Expediente Clínico Integral.
Procesos digitalizados y trámites o servicios digitales
integrados
| Periodicidad o frecuencia de
medición
| Anual
|
| Acumulado o
periódico
| Periódico
| Disponibilidad de la información
| Marzo del siguiente año
|
| Unidad de medida
| Porcentaje
| Periodo de recolección de los
datos
| Enero - diciembre
|
| Tendencia esperada
| Acumulado
| Unidad responsable de reportar
el avance
| 50.Instituto Mexicano del
Seguro Social
GYR.Instituto Mexicano del
Seguro Social.
|
| Método de cálculo
| (% avance real/ % avance programado) *100
|
| Observaciones
| Cada año tiene su cálculo de forma independiente. Las variables consideran el avance, en virtud de que cada año la Agencia de Transformación Digital autoriza el portafolio de proyectos, incluyendo contrataciones necesarias y el desarrollo con recursos internos, así como el presupuesto autorizado cada año. Se considera la mejora de los distintos procesos normativos desde la mejorara en la atención médica, hasta la implementación de controles que redunden en eficiencia y eficacia. Considerando entre otros, la digitalización completa de las recetas, mejora en servicios integrales e integración en el expediente de imagen, integración de modelos predictivos, optimización de procesos de prestaciones económica y sociales, reingenierías de procesos jurídicos, financieros y de personal, facilitar a los patrones sus trámites, entre otros. |
| APLICACIÓN DEL MÉTODO DE CÁLCULO PARA LA OBTENCIÓN DE LA LÍNEA BASE
La línea base debe corresponder a un valor definitivo para el ciclo 2024 o previo, no podrá ser un valor preliminar ni estimado.
|
| Nombre variable 1
| Porcentaje de avance real
del programa Expediente
Clínico Integral
(Ecosistema Digital en
Salud) y de digitalización
(mediante desarrollo,
optimización tecnológica o
reingeniería)
| Valor variable 1
| 0
| Fuente de
información
variable 1
| Plan de trabajo registrado
|
| Nombre variable 2
| Porcentaje de avance
programado del programa
Expediente Clínico Integral
(Ecosistema Digital en
Salud) y de digitalización
(mediante desarrollo,
optimización tecnológica o
reingeniería)
| Valor variable 2
| 0
| Fuente de
información
variable 2
| Portafolio de proyectos
tecnológicos
|
| Sustitución en
método de cálculo
| (0/100) *100=0 %
|
| VALOR DE LÍNEA BASE Y METAS
|
| Línea base
| Nota sobre la línea base
|
| Valor
| 0%
| La digitalización de nuevos desarrollos, optimización tecnológica, reingeniería de
procesos e integración (virtualmente con Llave MX y Canales IMSS), se integran
como un plan de trabajo sexenal.
|
| Año
| 2024
|
| Meta 2030
| Nota sobre la meta 2030
|
| 90%
| Ninguna
|
| SERIE HISTÓRICA DEL INDICADOR
Se deberán registrar los valores de acuerdo a la frecuencia de medición del indicador.
Pude registrar NA (No aplica) y ND (No disponible) cuando corresponda.
|
| 2018
| 2019
| 2020
| 2021
| 2022
| 2023
| 2024
|
| NA
| NA
| NA
| NA
| NA
| NA
| 0
|
| METAS
Puede registrar NA cuando no aplique meta para ese año, de acuerdo con la frecuencia de medición.
|
| 2025
| 2026
| 2027
| 2028
| 2029
| 2030
|
| 15%
| 30%
| 45%
| 60%
| 75%
| 90%
|
_____________________________
1 Instituto Mexicano del Seguro Social. (2023). COVID-19: Retos y acciones del Instituto Mexicano del Seguro Social 2020-2022 (1.ª ed.). IMSS. Disponible en: https://www.imss.gob.mx/sites/all/statics/coleccion-80/L2-COVID.pdf pp.82,87. Entre febrero de 2020 y junio de 2021, se atendió por COVID-19 a 100,045 personas no derechohabientes; de estas, 33,753 requirieron hospitalización y 66,292 fueron pacientes ambulatorios.
2 OECD. (2020). Waiting times for health services: Next in line. OECD Health Policy Studies
3 La meta de camas por cada 1,000 derechohabientes adscritos es de 1. Al cierre de 2024 se registraron 38,546 camas censables y una población adscrita a consultorio en medicina familiar de 55.7 millones.
4 Instituto Nacional de Estadística y Geografía (INEGI). (2021, 29 de septiembre). Estadísticas a propósito del Día Internacional de las personas adultas mayores (1º de octubre) [Comunicado de prensa núm. 547/21]. https://www.inegi.org.mx/contenidos/saladeprensa/aproposito/2021/EAP_ADULMAYOR_21.pdf
5 Hernández Ruiz de Eguilaz, M., Batlle, M. A., Martínez de Morentin, B., et al. (2016). Cambios alimentarios y de estilo de vida como estrategia en la prevención del síndrome metabólico y la diabetes mellitus tipo 2: hitos y perspectivas. Revista Española de Nutrición Humana y Dietética, 39(2), 240-249.
6 Dávila-Torres, J., González-Izquierdo, J. J., & Barrera-Cruz, A. (2015). Panorama de la obesidad en México. Revista Médica del Instituto Mexicano del Seguro Social, 53(2), 240-249.
7 Salas, D., & Peiró, R. (2013). Evidencias sobre la prevención del cáncer. Española de Sanidad Penitenciaria, 15, 66-75.
8 Vázquez-Salas, R. A., Hubert, C., Portillo-Romero, A. J., Valdez-Santiago, R., Barrientos-Gutiérrez, T., & Villalobos, A. (2023). Sintomatología depresiva en adolescentes y adultos mexicanos: Ensanut 2022. Salud Pública de México, 65(supl 1), S117-S125. https://doi.org/10.21149/14827
9 Observatorio Mexicano de Salud Mental y Adicciones. (2024, 26 de junio). Informe sobre la situación de la salud mental y el consumo de sustancias en México. Comisión Nacional de Salud Mental y Adicciones. https://www.gob.mx/conasama/documentos/informe-sobre-la-situacion-de-la-salud-mental-y-el-consumo-de-sustancias-en-mexico?idiom=es
10 Banco Mundial. La participación laboral de la mujer en México (2020).